
Per os : que signifie cette expression sur votre ordonnance ?
Per os signifie ‘par la bouche’. Cela désigne la prise d’un médicament avalé, qui sera absorbé par le système digestif avant d’agir dans l’organisme.
Vous avez probablement déjà lu la mention « per os » sur une ordonnance ou une boîte de médicament. Si l’expression peut sembler obscure, elle désigne simplement la manière la plus courante de prendre un traitement : par la bouche. Mais derrière cette apparente simplicité se cachent des mécanismes complexes et des règles précises qui conditionnent l’efficacité et la sécurité de vos médicaments. Cet article, qui répond à la question « que veut dire per os« , vous donne les clés pour bien prendre vos traitements au quotidien.
Points clés :
-
« Per os » est une expression latine qui signifie « par la bouche ».
-
-
La nourriture, les boissons et l’heure de la prise peuvent considérablement influencer l’efficacité et la tolérance d’un médicament pris per os.
-
Des gestes simples, comme prendre ses médicaments avec un grand verre d’eau, permettent d’optimiser son traitement.
-
Ne jamais modifier la forme d’un médicament (l’écraser, le couper) sans avis médical.
Qu’est-ce que la voie d’administration per os ?
L’expression latine per os signifie littéralement « par la bouche ». Dans le jargon médical, elle désigne la voie d’administration orale d’un médicament, qui doit être avalé pour agir [1]. Elle est aussi appelée voie entérale, terme que l’on retrouve parfois dans les prescriptions hospitalières. C’est la voie la plus naturelle, la plus simple et la plus économique, ce qui explique pourquoi elle est privilégiée pour la majorité des traitements.
Il est important de ne pas la confondre avec la voie buccale, où le médicament ne doit pas être avalé mais gardé en bouche pour une action locale ou une absorption directe par les muqueuses. C’est le cas de la voie sublinguale (sous la langue) ou perlinguale (entre la joue et la gencive), qui permettent un passage rapide du principe actif dans le sang en évitant le système digestif [2].
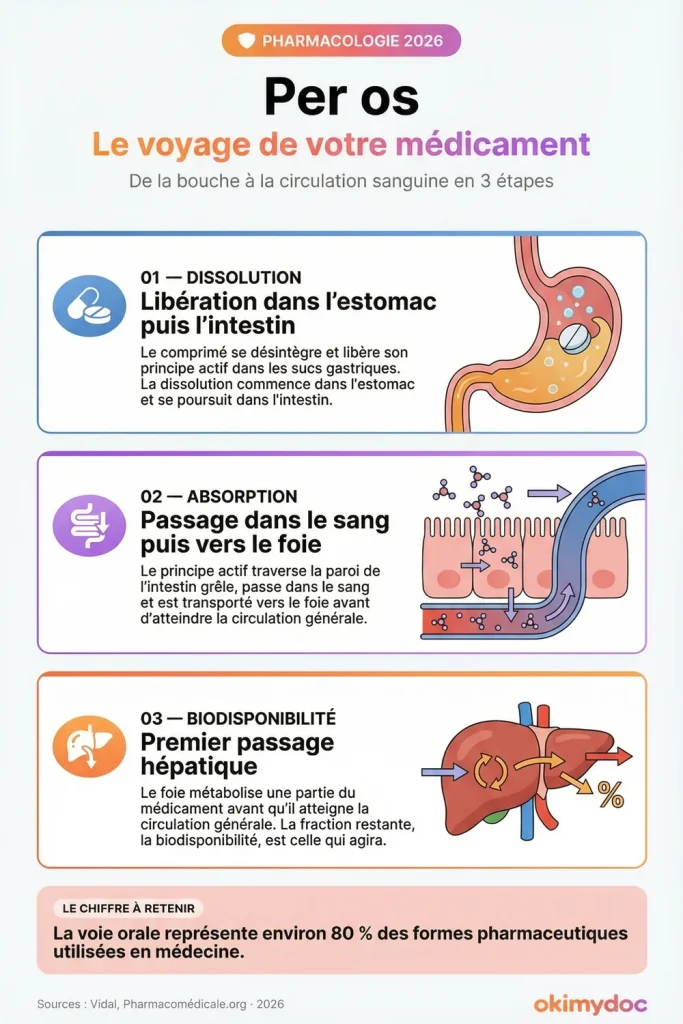
Le voyage d’un médicament pris per os
Lorsqu’on avale un comprimé, on ne se doute pas du long périple qu’il entame. Pour qu’un médicament pris par voie orale puisse agir, il doit d’abord atteindre la circulation sanguine. Ce processus, appelé absorption, est une étape cruciale qui se déroule en plusieurs phases [2].
-
La libération et la dissolution : Une fois dans l’estomac, le comprimé ou la gélule se désintègre pour libérer le principe actif. Celui-ci doit ensuite se dissoudre dans les liquides digestifs pour pouvoir être absorbé.
-
Le passage dans le sang : La majorité de l’absorption se fait au niveau de l’intestin grêle. Le principe actif traverse la paroi intestinale pour rejoindre les vaisseaux sanguins.
-
L’effet de premier passage hépatique : Avant d’atteindre la circulation générale et de pouvoir agir sur l’organe cible, le sang qui vient de l’intestin passe obligatoirement par le foie. Cet organe, véritable usine de détoxification de l’organisme, peut métaboliser et donc inactiver une partie du médicament. C’est ce qu’on appelle l’effet de premier passage hépatique [2]. La quantité de médicament réellement disponible pour agir après ce passage est ce que l’on nomme la biodisponibilité [4].
En deux phrases : La biodisponibilité est la fraction du médicament qui atteint réellement la circulation sanguine et devient disponible pour agir dans l’organisme. Une biodisponibilité de 50% signifie que pour un comprimé de 100 mg, seuls 50 mg atteindront la circulation générale pour exercer leur effet [4]. Pour aller plus loin sur ces notions, vous pouvez consulter notre guide sur .
Ce parcours complexe explique pourquoi la voie orale n’est pas toujours la plus efficace et pourquoi certaines précautions sont nécessaires pour garantir que la bonne dose de médicament arrive à bon port. De plus, l’absorption d’un médicament peut aussi varier de manière importante selon l’âge, la présence de certaines maladies digestives ou la prise simultanée d’autres traitements [2].
Les différentes formes de médicaments oraux (formes galéniques)
Le terme « médicament per os » regroupe plusieurs présentations, appelées formes galéniques, conçues pour optimiser l’administration et l’action du principe actif [1].
-
Le comprimé : Obtenu par compression de poudre, il peut être enrobé pour être plus facile à avaler ou pour masquer un goût. S’il a une barre de sécabilité, il peut être coupé.
-
La gélule : Une enveloppe de gélatine qui contient la poudre. Elle doit être avalée avec de l’eau pour ne pas coller à l’œsophage. Certaines peuvent être ouvertes, mais uniquement sur avis médical.
-
Le comprimé ou la gélule gastro-résistant : L’enrobage est conçu pour résister à l’acidité de l’estomac. Le médicament se libère alors dans l’intestin. Il est impératif de ne jamais écraser ou ouvrir ces formes, au risque de détruire le principe actif ou d’irriter l’estomac [1].
-
Le comprimé ou la gélule à libération prolongée (LP) : Cette forme est conçue pour libérer le principe actif lentement, sur 12 ou 24 heures. Cela permet de réduire le nombre de prises et d’avoir des concentrations plus stables dans le sang. Il ne faut jamais les écraser ou les couper, sous peine de libérer d’un coup une dose prévue pour toute la journée, avec un risque de surdosage [1].
Ces différentes formes sont particulièrement importantes à comprendre, notamment lorsqu’il s’agit d’administrer des , pour qui les formes solides sont souvent inadaptées avant 6 ans.

Les conséquences pratiques pour bien prendre un médicament par voie orale
Comprendre le voyage d’un médicament pris per os permet de mieux saisir l’importance des règles de prise. Loin d’être des contraintes arbitraires, ces recommandations visent à garantir l’efficacité et la sécurité de votre traitement.
À jeun, pendant ou après le repas ?
La présence de nourriture dans l’estomac peut modifier l’absorption de nombreux médicaments. C’est pourquoi certaines prises doivent se faire à des moments précis par rapport aux repas [3]. Le tableau suivant résume les situations les plus courantes.
| Moment de la prise | Pourquoi ? | Exemples courants |
|---|---|---|
| À jeun | Pour garantir une absorption maximale que la nourriture pourrait diminuer. | Lévothyroxine, certains antibiotiques, bisphosphonates. |
| Pendant le repas | Pour améliorer la tolérance digestive et limiter les effets indésirables. | Anti-inflammatoires (AINS), metformine, aspirine. |
| Après le repas | Pour des raisons de tolérance ou d’efficacité spécifiques. | Gaviscon, certains IPP selon les cas. |
Cette question du moment de la prise est parfois au cœur de débats scientifiques, comme le montre notre article sur la question de savoir s’il faut prendre son .
En cas de doute, référez-vous toujours à la notice de votre médicament ou demandez conseil à votre médecin ou pharmacien.
Avec quoi avaler ses médicaments ?
La règle d’or est simple : prenez toujours vos médicaments avec un grand verre d’eau plate. L’eau facilite la déglutition et la dissolution du comprimé. Certaines boissons peuvent interagir avec les médicaments et sont donc à proscrire.
-
Le jus de pamplemousse : C’est l’ennemi juré de nombreux médicaments. Il peut inhiber certaines enzymes hépatiques (notamment le CYP3A4), réduire l’élimination du médicament et entraîner un surdosage dangereux.
-
Le lait : Le calcium peut diminuer l’absorption de certains antibiotiques ou traitements de l’ostéoporose [3].
-
L’alcool, le thé, le café : Ces boissons peuvent modifier l’absorption de certains médicaments ou potentialiser leurs effets indésirables (notamment avec l’alcool) [5].
Les 5 erreurs à ne pas commettre
Des gestes qui peuvent paraître anodins peuvent avoir des conséquences importantes sur votre traitement [5].
-
Écraser ou couper un comprimé : Ne le faites jamais sans avis médical, surtout pour les formes gastro-résistantes ou à libération prolongée (LP).
-
Doubler la dose en cas d’oubli : Cela expose à un risque de surdosage. En cas de doute, contactez votre pharmacien.
-
Changer les horaires de prise : Pour certains médicaments, l’efficacité dépend de l’heure de la prise. Respectez les indications de votre ordonnance.
-
Arrêter un traitement prématurément : Même si vous vous sentez mieux, n’arrêtez jamais un traitement sans l’avis de votre médecin.
-
Utiliser le médicament de quelqu’un d’autre : Un traitement est personnel et ce qui est adapté pour une personne ne l’est pas forcément pour une autre.

Foire Aux Questions (FAQ)
Quelle est la différence entre « per os » et « sublingual » ? Un médicament per os doit être avalé pour être absorbé par le système digestif. Un médicament sublingual doit être placé sous la langue pour passer directement dans le sang. L’action est donc plus rapide [2].
Puis-je ouvrir une gélule ou couper un comprimé en deux ? Seulement si le médicament est explicitement sécable et que votre médecin ou pharmacien vous l’a autorisé. Pour les gélules et les comprimés à libération prolongée (LP) ou gastro-résistants, il ne faut jamais les modifier [1].
Que signifie « prendre à jeun » ? Cela signifie que le médicament doit être pris au moins 30 minutes à 1 heure avant un repas, ou au moins 2 heures après. L’estomac doit être vide pour garantir une bonne absorption [3].
Que faire si j’ai du mal à avaler mes comprimés ? Parlez-en à votre médecin ou pharmacien. Il existe parfois des formes alternatives (sirop, sachet, comprimé orodispersible) ou des techniques pour faciliter la déglutition. Ne décidez jamais seul d’écraser un comprimé.
Pourquoi le jus de pamplemousse est-il si souvent déconseillé ? Le pamplemousse bloque une enzyme essentielle à l’élimination de très nombreux médicaments. Le médicament s’accumule alors dans l’organisme, ce qui peut provoquer des effets toxiques graves [5].
En conclusion, si la voie per os est la plus simple en apparence, elle demande de respecter quelques règles fondamentales pour garantir l’efficacité et la sécurité du traitement. La bonne observance, qui passe par le respect des doses, des horaires et des modalités de prise, est la clé de la réussite thérapeutique. N’hésitez jamais à poser des questions à votre médecin ou à votre pharmacien : ils sont vos meilleurs alliés pour vous aider à bien prendre vos médicaments.
Références
[1] Vidal. (2021). Les différentes formes de médicaments. Consulté le 27 mars 2026, à l’adresse https://www.vidal.fr/medicaments/utilisation/regles-bon-usage/formes-medicament.html
[2] Pharmacomédicale.org. (2024). Absorption. Consulté le 27 mars 2026, à l’adresse https://pharmacomedicale.org/pharmacologie/pharmacocinetique/36-etapes-du-devenir-du-medicament/74-absorption
[3] RecoMédicales. (2025). Moment de prise des médicaments par rapport aux repas. Consulté le 27 mars 2026, à l’adresse https://recomedicales.fr/recommandations/medicaments-prise-repas/
[4] Pharmacomédicale.org. (2025). Biodisponibilité. Consulté le 27 mars 2026, à l’adresse https://pharmacomedicale.org/pharmacologie/pharmacocinetique/38-parametres-pharmacocinetiques/78-biodisponibilite
[5] Radio France. (2025). Médicaments : 5 erreurs courantes qui mettent votre santé en danger. Consulté le 27 mars 2026, à l’adresse https://www.radiofrance.fr/francebleu/podcasts/les-conseils-du-docteur-kierzek/medicaments-5-erreurs-courantes-qui-mettent-votre-sante-en-danger-4090568
Article rédigé par le Dr Michel Bensadoun, L’auteur ne déclare aucun conflit d’intérêts concernant cet article.
Note : Cet article a été rédigé avec l’aide de l’intelligence artificielle, notamment pour l’assistance à la rédaction et à l’illustration. Le contenu a été soigneusement relu, validé et complété par l’auteur pour garantir sa fiabilité et sa pertinence.


Leave a Comment