
Perte de cheveux chez la femme : quelles stratégies en 2026 ?
Cet article est un guide pratique pour vous aider à démêler le vrai du faux : comprendre ce qui se passe sur votre cuir chevelu, distinguer une chute normale d’une pathologie, identifier les causes de la chute de cheveux chez la femme (hormonales, psychologiques ou génétiques), et découvrir les stratégies thérapeutiques validées — ainsi que celles à éviter absolument.
Points clés :
-
Il est normal de perdre entre 50 et 100 cheveux par jour ; au-delà, ou si la densité globale diminue, une consultation médicale s’impose.
-
L’effluvium télogène (chute réactionnelle liée au stress, aux carences ou au post-partum) est la cause la plus fréquente, mais généralement réversible.
-
L’alopécie androgénétique féminine touche près d’un tiers des femmes adultes et nécessite un traitement au long cours.
-
Les réseaux sociaux regorgent de mythes (huile de romarin, jus d’oignon, biotine) dont l’efficacité scientifique reste très marginale ou nulle.
-
En 2026, le minoxidil oral à faible dose et les inhibiteurs de JAK pour les formes auto-immunes représentent les avancées thérapeutiques les plus significatives.
1. Vraie perte de cheveux ou chute normale ? Apprendre à faire la différence
Avant de s’alarmer, il est fondamental de comprendre comment fonctionne le cycle du cheveu.
Le cycle naturel du cheveu : un renouvellement permanent
Chaque cheveu vit selon un cycle biologique en trois phases. La phase anagène (croissance active) dure de 2 à 7 ans et concerne 85 à 90 % des cheveux à tout moment. La phase catagène (transition) dure 2 à 3 semaines. Enfin, la phase télogène (repos) dure 2 à 3 mois, à l’issue de laquelle le cheveu tombe, poussé par un nouveau [1]. Ce renouvellement permanent explique qu’il est tout à fait physiologique de perdre entre 50 et 100 cheveux par jour.
Ce chiffre peut paraître alarmant, mais il est à mettre en perspective : le cuir chevelu contient en moyenne 100 000 follicules pileux. Une perte de 100 cheveux représente donc seulement 0,1 % du capital capillaire quotidien.
Quand la chute devient-elle pathologique ?
La perte de cheveux devient préoccupante (et mérite une consultation) dans les situations suivantes :
-
Vous retrouvez régulièrement plus de 100 à 150 cheveux par jour sur l’oreiller, dans la douche ou sur votre brosse.
-
Votre raie centrale s’élargit progressivement, ou le sommet de votre crâne s’éclaircit.
-
Le volume de votre queue de cheval a significativement diminué.
-
Vous observez des zones chauves, des plaques rondes ou des rougeurs/démangeaisons sur le cuir chevelu.
En deux phrases : La trichoscopie est l’examen clé du diagnostic. C’est une loupe dermatoscopique qui permet au dermatologue d’examiner le cuir chevelu et les follicules en détail, distinguant une chute passagère d’une alopécie chronique ou cicatricielle, sans avoir besoin d’une biopsie dans la plupart des cas [2].
Quel bilan faire ?
Face à une chute de cheveux anormale, le médecin prescrira souvent un bilan sanguin de première intention pour écarter les causes les plus fréquentes. Ce bilan comprend généralement :
-
NFS (Numération Formule Sanguine) : pour vérifier l’absence d’anémie.
-
Ferritine : pour évaluer les réserves en fer (une cause majeure de chute chez la femme).
-
TSH : pour vérifier le bon fonctionnement de .
-
± Androgènes (testostérone, DHEAS) : si des signes d’hyperandrogénie sont présents (acné, pilosité).
-
± Vitamine D : souvent carencée et impliquée dans le cycle pilaire.

2. Les grandes causes de la perte de cheveux féminine
La perte de cheveux n’est pas une maladie unique : c’est un symptôme qui peut cacher des réalités médicales très différentes. Un diagnostic précis est indispensable avant tout traitement.

L’effluvium télogène : quand le corps tire la sonnette d’alarme
C’est la cause la plus fréquente de chute diffuse et brutale chez la femme. Sous l’effet d’un « choc » physique ou émotionnel, une proportion anormalement élevée de follicules bascule prématurément en phase télogène (repos), provoquant une chute massive 2 à 3 mois plus tard.
Les causes les plus courantes sont :
-
Le stress psychologique intense : deuil, divorce, surmenage professionnel chronique. Une étude de 2025 confirme que le stress chronique active l’axe hypothalamo-hypophyso-surrénalien, élevant le cortisol et perturbant directement le cycle pilaire [3].
-
Les événements physiques : fièvre élevée (y compris le Covid-19), chirurgie, anesthésie générale, accouchement (l’effluvium post-partum est extrêmement fréquent, touchant jusqu’à 40 % des nouvelles mères).
-
Les carences nutritionnelles : la carence en fer (ferritine basse) est la première à rechercher chez la femme en âge de procréer. Les carences en vitamine D, en zinc et en protéines jouent également un rôle [4].
Il est important de noter qu’il existe aussi un effluvium télogène chronique, très fréquent chez les femmes de 30 à 50 ans. Contrairement à la forme aiguë, la chute fluctue sur plusieurs années sans cause déclenchante évidente, ce qui peut être particulièrement angoissant, bien qu’elle ne mène jamais à une calvitie totale.
La bonne nouvelle : l’effluvium télogène aigu est réversible. Une fois la cause identifiée et traitée, les cheveux repoussent généralement en 3 à 6 mois, même si la densité totale peut mettre jusqu’à un an à revenir.
L’alopécie androgénétique féminine : la cause chronique la plus fréquente
L’alopécie androgénétique féminine (AAG), aussi appelée alopécie de type féminin (FPHL en anglais), est la forme d’alopécie chronique la plus répandue. Elle touche environ 32 % des femmes adultes, avec une fréquence qui augmente fortement avec l’âge : de 8 % chez les femmes de 20-29 ans à 68 % chez celles de 60-75 ans [5].
Contrairement à l’homme où la calvitie commence par des golfes et une tonsure, l’AAG féminine se manifeste différemment :
-
Un affinement progressif des cheveux sur le sommet du crâne.
-
Un élargissement de la raie centrale (classification de Ludwig).
-
La ligne frontale d’implantation est généralement préservée.
La physiopathologie implique une hypersensibilité génétique des follicules aux androgènes (hormones masculines présentes en petite quantité chez toutes les femmes). La dihydrotestostérone (DHT), dérivée de la testostérone par l’enzyme 5-alpha-réductase, raccourcit progressivement la phase de croissance des follicules, les miniaturisant jusqu’à ne plus produire que de fins cheveux duveteux [6].
À retenir :
L’AAG n’est pas une maladie hormonale au sens strict : les taux d’androgènes peuvent être normaux, c’est la sensibilité du follicule qui est en cause.
Un bilan hormonal est néanmoins recommandé pour exclure une cause endocrinienne (SOPK, hyperandrogénisme).
L’AAG est chronique et nécessite un traitement au long cours pour maintenir les résultats.
Le rôle des hormones : SOPK, ménopause et thyroïde
Les variations hormonales sont des facteurs aggravants ou déclenchants majeurs de la perte de cheveux féminine.
est le trouble hormonal le plus fréquent chez la femme en âge de procréer (touchant 5 à 15 % des femmes). Il entraîne une surproduction d’androgènes ovariens, pouvant provoquer acné, pilosité excessive (hirsutisme) et alopécie androgénétique. L’alopécie est fréquente chez les femmes atteintes de SOPK, avec des estimations variables selon les études [7].
La ménopause représente un tournant capillaire majeur. La perte de cheveux à la ménopause s’explique par la chute drastique des œstrogènes, qui jouaient un rôle protecteur en prolongeant la phase de croissance des follicules, laissant le champ libre aux androgènes. Des études montrent que les femmes ménopausées avec AAG ont des niveaux d’œstrogènes plus bas et de DHT plus élevés que les femmes ménopausées sans perte de cheveux [8]. Environ 50 % des femmes connaissent une modification significative de leurs cheveux pendant la transition ménopausique.
La thyroïde est un acteur souvent oublié. L’hypothyroïdie (thyroïde qui fonctionne trop lentement) comme l’hyperthyroïdie peuvent ralentir le métabolisme des follicules et provoquer une chute diffuse. Un dosage de la TSH (hormone thyréostimulante) fait partie du bilan de base de toute alopécie féminine.
Les alopécies auto-immunes et cicatricielles
Ces formes sont moins fréquentes mais potentiellement plus sévères.
est une maladie auto-immune dans laquelle le système immunitaire attaque les follicules pileux, créant des plaques chauves rondes ou ovales, soudaines et bien délimitées. Elle peut toucher n’importe quelle zone pileuse (sourcils, cils, corps). Dans les formes sévères, elle peut évoluer vers une perte totale des cheveux (alopécie totale) ou de tous les poils du corps (alopécie universelle). La charge psychologique est considérable [9].
L’alopécie frontale fibrosante (AFF) est une forme d’alopécie cicatricielle (destruction définitive et irréversible du follicule) qui fait progressivement reculer la ligne d’implantation des cheveux sur le front, souvent accompagnée de la perte des sourcils et des poils du visage. Elle touche principalement les femmes après la ménopause et son incidence est en augmentation inexpliquée depuis les années 1990 [10]. Le diagnostic précoce est crucial, car les dommages sont irréversibles.
3. Le poids psychologique : quand la chute de cheveux affecte l’identité
L’impact psychologique de la perte de cheveux chez la femme est souvent sous-estimé par les soignants, mais il est documenté et profond.
Une relation bidirectionnelle entre stress et alopécie
La relation entre santé mentale et perte de cheveux est bidirectionnelle : le stress peut provoquer ou aggraver la chute, et la chute de cheveux génère à son tour anxiété, dépression et atteinte de l’image corporelle [11]. Cette spirale peut être difficile à briser sans une prise en charge globale.
Les mécanismes biologiques impliqués incluent la dérégulation de l’axe hypothalamo-hypophyso-surrénalien (HPA) qui élève le cortisol, la diminution du BDNF (Brain-Derived Neurotrophic Factor) qui nuit à la santé folliculaire, et des perturbations de l’axe intestin-cerveau-peau [11].
Un impact sur la qualité de vie comparable à des maladies chroniques
Des études montrent que les femmes souffrant d’alopécie rapportent des scores de qualité de vie comparables à ceux de patientes atteintes de maladies dermatologiques chroniques comme le psoriasis. Honte, isolement social, évitement des activités aquatiques ou sportives, difficultés relationnelles et professionnelles sont fréquemment rapportés.
Il est donc essentiel que la prise en charge soit globale, intégrant si nécessaire un soutien psychologique, une thérapie cognitive et comportementale (TCC) ou des groupes de soutien.
À retenir :
Certains médicaments psychiatriques (ISRS, lithium, valproate) peuvent eux-mêmes provoquer un effluvium télogène médicamenteux.
En cas de chute de cheveux sans cause retrouvée malgré un bilan complet, un trouble somatoforme doit être évoqué.
Une prise en charge dermatologique ET psychologique est souvent nécessaire pour les formes chroniques.
4. Revue critique des méthodes non prouvées sur les réseaux sociaux
Face à la détresse liée à la perte de cheveux, les réseaux sociaux sont devenus un terrain fertile pour les fausses promesses. En 2025, l’Association Américaine contre la Perte de Cheveux (AHLA) a lancé une alerte officielle sur la prolifération de traitements trompeurs sur les réseaux sociaux [12].
L’huile de romarin : un espoir surestimé
C’est la star des « remèdes naturels » sur TikTok. Une seule petite étude randomisée de 100 patients a suggéré que l’huile de romarin à 2% pourrait être comparable au minoxidil 2% après 6 mois d’utilisation. Cette étude, souvent citée, présente de nombreuses limites méthodologiques. Les preuves globales restent très insuffisantes pour recommander l’huile de romarin comme traitement de première intention [13]. Elle peut être utilisée en complément sans danger particulier, mais ne doit pas remplacer un traitement médical validé.
Le jus d’oignon, le gingembre et le « scalp massage »
Ces remèdes populaires n’ont aucune preuve scientifique sérieuse. Le jus d’oignon peut irriter le cuir chevelu. Le massage du cuir chevelu peut améliorer le flux sanguin local et est agréable, mais son impact sur la repousse reste anecdotique. Ils ne peuvent en aucun cas stopper une alopécie androgénétique.
La biotine et les compléments « cheveux et ongles »
C’est probablement le mythe le plus répandu. La biotine (vitamine B8) est indispensable à la synthèse de la kératine, mais les carences en biotine sont extrêmement rares chez les personnes ayant une alimentation équilibrée. Des études rigoureuses n’ont pas démontré de bénéfice de la supplémentation en biotine chez des patients, sauf en cas de carence documentée, ce qui reste rare [6]. Pire encore : de fortes doses de biotine peuvent fausser les résultats d’examens biologiques importants, notamment les dosages de TSH (thyroïde) et de troponine (marqueur cardiaque), pouvant conduire à des erreurs diagnostiques graves.
Le « minoxidil naturel » et les produits non réglementés
Des produits vendus en ligne prétendent contenir des « alternatives naturelles au minoxidil ». Ces allégations sont sans fondement scientifique et ces produits ne sont soumis à aucun contrôle de qualité ni d’efficacité. Certains peuvent contenir des substances non déclarées ou des doses inadaptées.
À retenir :
Les remèdes des réseaux sociaux font perdre un temps précieux, surtout dans les alopécies cicatricielles où chaque mois compte.
Un produit « naturel » n’est pas synonyme de « sans risque » ni d' »efficace ».
La seule approche valide est le diagnostic médical suivi d’un traitement adapté.
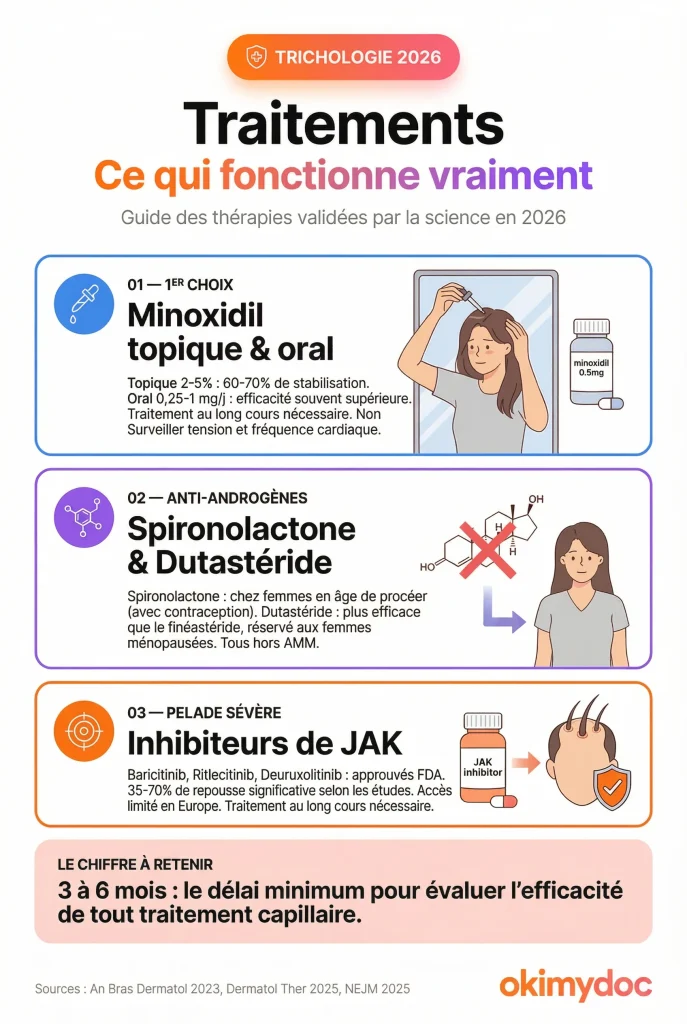
La prise en charge dépend entièrement du diagnostic. Voici un panorama des traitements de l’alopécie chez la femme dont l’efficacité est prouvée.
Pour l’effluvium télogène : traiter la cause
Le traitement est étiologique : corriger la carence (supplémentation en fer, vitamine D), équilibrer la thyroïde, gérer le stress. Les cheveux repoussent généralement en 3 à 6 mois. Aucun traitement médicamenteux spécifique n’est nécessaire dans les formes réactionnelles pures.
Pour l’alopécie androgénétique féminine
Il n’existe pas de guérison définitive, mais les traitements permettent de stopper la chute et de stimuler la repousse.
| Traitement | Mécanisme | Efficacité | Principaux risques et remarques |
|---|---|---|---|
| Minoxidil topique (2% ou 5%) | Vasodilatateur, prolonge la phase anagène | ★★★★☆ (1er choix) | Hypertrichose faciale, irritation cuir chevelu, « shedding » initial. Non remboursé. |
| Minoxidil oral (0,25-1 mg/j) | Idem + meilleure biodisponibilité | ★★★★☆ (en essor) | Hypertrichose, œdèmes. Surveillance tension artérielle et fréquence cardiaque requise. Utilisation croissante mais hors AMM. |
| Spironolactone (50-200 mg/j) | Anti-androgène | ★★★☆☆ | Hypotension, irrégularités menstruelles, hyperkalémie (rare), tératogène. |
| Dutastéride (0,5 mg/j) | Inhibiteur 5α-réductase (types I et II) | ★★★★☆ (femmes ménopausées) | Souvent plus efficace que le finastéride. Prescrit hors AMM (off-label). Tératogène. |
| Finastéride (2,5-5 mg/j) | Inhibiteur 5α-réductase (type II) | ★★★☆☆ (femmes ménopausées) | Tératogène (contre-indiqué en âge de procréer), risque hépatique. |
| Contraceptifs anti-androgéniques | Bloquent l’action des androgènes | ★★★☆☆ | Pilules type drospirénone ou acétate de cyprotérone (avec précautions). Très utilisés en pratique. |
| PRP (Plasma Riche en Plaquettes) | Facteurs de croissance plaquettaires | ★★★☆☆ (adjuvant) | Douleur, coût, protocoles non standardisés. |
| Luminothérapie (LLLT) | Stimulation photobiomodulation | ★★☆☆☆ (adjuvant) | Aucun effet secondaire majeur. |
Le minoxidil topique reste le traitement de référence avec le plus haut niveau de preuve. Appliqué quotidiennement (solution ou mousse), il prolonge la phase de croissance des follicules. Environ 60 à 70 % des patientes observent une stabilisation ou une amélioration après 6 à 12 mois de traitement. Il doit être poursuivi indéfiniment pour maintenir les résultats [6]. Le minoxidil topique n’est généralement pas remboursé en France.
Les anti-androgènes (spironolactone, finastéride, dutastéride, bicalutamide) sont prescrits hors AMM par les dermatologues, souvent en association avec le minoxidil. La spironolactone est la plus utilisée chez les femmes en âge de procréer (avec contraception obligatoire). Le finastéride et le dutastéride sont davantage réservés aux femmes ménopausées en raison de leur tératogénicité [6]. Le dutastéride, en particulier, se révèle souvent plus efficace que le finastéride car il inhibe les deux types de l’enzyme 5-alpha-réductase.
Les contraceptifs anti-androgéniques (pilules contenant de la drospirénone ou de l’acétate de cyprotérone) sont également très utilisés en pratique courante pour contrer les effets des androgènes sur le follicule pileux, bien que leur prescription nécessite des précautions spécifiques (notamment concernant le risque thromboembolique ou méningiome pour l’acétate de cyprotérone).
Pour la pelade (alopecia areata)
La prise en charge a été révolutionnée par l’arrivée des inhibiteurs de JAK (Janus Kinase). Ces médicaments oraux bloquent les voies inflammatoires responsables de l’attaque auto-immune des follicules.
Trois inhibiteurs de JAK sont désormais approuvés par la FDA pour la pelade sévère :
-
Baricitinib (Olumiant®) : approuvé en 2022 pour les adultes. Des études montrent que 35 à 40 % des patients atteignent un score de repousse ≥ 80 % à 36 semaines [14].
-
Ritlecitinib (Litfulo®) : approuvé en 2023 pour les patients dès 12 ans. 65 à 70 % des patients obtiennent une repousse significative [14].
-
Deuruxolitinib : approuvé en 2024, avec des résultats similaires.
Ces médicaments représentent une avancée majeure pour les formes sévères de pelade, mais ils ne sont pas sans risques : infections opportunistes, risque cardiovasculaire à long terme, et la repousse s’arrête souvent à l’arrêt du traitement [15]. De plus, leur utilisation reste encore encadrée et limitée en Europe et en France, souvent restreinte au milieu hospitalier spécialisé.
Pour les alopécies cicatricielles
Il n’existe pas de traitement curatif capable de régénérer les follicules détruits. L’objectif est d’arrêter la progression par des anti-inflammatoires (hydroxychloroquine, corticoïdes locaux ou injectables) et de traiter les symptômes. La greffe de cheveux peut être envisagée dans les formes stabilisées.
6. Les perspectives thérapeutiques : ce qui arrive en 2026 et au-delà
La recherche capillaire est en pleine effervescence et plusieurs avancées majeures se profilent.
Le minoxidil oral en voie de validation officielle
Alors que le minoxidil oral est déjà largement utilisé hors AMM, des essais cliniques de phase 3 sont actuellement en cours pour valider officiellement son utilisation chez la femme. La société Veradermics a lancé en novembre 2025 un essai de phase 2/3 incluant plus de 500 femmes pour son candidat VDPHL01 (minoxidil à libération prolongée), qui pourrait devenir le premier médicament oral officiellement approuvé pour l’alopécie féminine [16].
Les thérapies cellulaires et les exosomes
Les exosomes (de minuscules vésicules sécrétées par les cellules souches, contenant des facteurs de croissance et des microARN) représentent une piste prometteuse pour régénérer les follicules sans les contraintes d’une greffe cellulaire. Les études précliniques sont encourageantes, mais les données cliniques chez l’humain restent encore insuffisantes pour les recommander en pratique courante [15].
Les nouvelles cibles moléculaires
La recherche explore des voies de signalisation comme Wnt/β-caténine (clé du développement folliculaire) et CXCL12/CXCR4 (impliqué dans le recrutement des cellules souches). Des anticorps thérapeutiques ciblant ces voies sont en développement préclinique et pourraient ouvrir la voie à des traitements régénératifs de nouvelle génération [15].
Foire Aux Questions (FAQ)
La chute de cheveux est-elle réversible ? Oui, dans de nombreux cas. L’effluvium télogène (lié au stress, aux carences ou au post-partum) est généralement entièrement réversible une fois la cause traitée. Pour l’alopécie androgénétique, la chute peut être stoppée et une repousse partielle obtenue avec un traitement continu, mais la condition elle-même est chronique.
Quel traitement est le plus efficace pour l’alopécie féminine ? Le minoxidil (topique ou oral) reste le traitement de première intention avec le plus haut niveau de preuve pour l’alopécie androgénétique. Il est souvent associé à des traitements anti-androgènes (comme la spironolactone ou le dutastéride) selon le profil de la patiente.
Combien de temps faut-il attendre avant de voir une repousse ? Le cycle du cheveu est lent. Quel que soit le traitement (minoxidil, correction d’une carence en fer, etc.), il faut généralement attendre 3 à 6 mois pour observer les premiers signes de repousse, et jusqu’à 12 mois pour évaluer l’efficacité maximale d’un traitement.
Conclusion
La perte de cheveux chez la femme est une réalité médicale complexe, aux multiples visages et aux multiples causes. En 2026, la médecine offre des réponses concrètes, à condition de poser le bon diagnostic. La première étape est toujours la même : consulter un dermatologue spécialisé (trichologue) plutôt que de se perdre dans les labyrinthes des réseaux sociaux. Qu’il s’agisse de corriger une carence en fer, de débuter un traitement par minoxidil, de rééquilibrer une thyroïde ou de bénéficier des nouvelles thérapies ciblées pour la pelade, des solutions existent. L’essentiel est de ne pas attendre, car dans certaines formes d’alopécie, chaque mois de retard se traduit par une perte irréversible.
Pour aller plus loin :
Bibliographie
[1] Olsen EA. Hair Loss in Women. New England Journal of Medicine. 2025;393(15):1509-1520. DOI :
[2] Rudnicka L, Rakowska A, Olszewska M, et al. A Three-Step Diagnostic Algorithm for Alopecia: Pattern Analysis in Trichoscopy. Journal of Clinical Medicine. 2025;14(4):1195. DOI :
[3] Bai JQA, McMullen E, Sibbald C, et al. The role of psychological stress in hair loss: A review. JAAD Reviews. 2025. DOI :
[4] Thamotharan N, et al. Assessment of Serum Ferritin Levels in Female Patients With Telogen Effluvium. Cureus. 2025. Disponible sur :
[5] Jian M, Zhang D, Fu X, et al. Factors Associated with the Severity of Female Pattern Hair Loss: A Retrospective Study. Aesthetic Plastic Surgery. 2026. DOI :
[6] Ramos PM, Melo DF, Radwanski H, et al. Female-pattern hair loss: therapeutic update. Anais Brasileiros de Dermatologia. 2023;98(4):506-519. DOI :
[7] Dason ES, Guo MZ, Maheux-Lacroix S, et al. Diagnostic et prise en charge du syndrome des ovaires polykystiques. CMAJ. 2024. Disponible sur :
[8] Rinaldi F, Trink A, Mondadori G, Giuliani G, Pinto D. The Menopausal Transition: Is the Hair Follicle « Going through Menopause »? Biomedicines. 2023;11(11):3041. DOI :
[9] Malta M Jr, Corso G. Understanding the Association Between Mental Health and Hair Loss. Cureus. 2025;17(5):e84777. DOI :
[10] Brinks A, et al. Evaluating Scarring Alopecia Therapies from the Patient Perspective. Journal of Clinical and Aesthetic Dermatology. 2025. Disponible sur :
[11] Bai JQA, et al. The role of psychological stress in hair loss: A review. JAAD Reviews. 2025. DOI :
[12] American Hair Loss Association (AHLA). Hair Loss Awareness Month 2024: AHLA Warns of Rampant Deceptive Marketing for Treatments on Social Media. 2024. Disponible sur :
[13] Lupkin S. Hair loss remedies for women are all over social media. Here’s how to know what works. NPR Weekend Edition. 17 août 2025. Disponible sur :
[14] Sanchez K, Englander H, Salloum L, Gregoire S, et al. Evaluating current and emergent JAK inhibitors for alopecia areata: a narrative review. Dermatology and Therapy. 2025. DOI :
[15] Kim J, Song SY, Sung JH. Recent Advances in Drug Development for Hair Loss. International Journal of Molecular Sciences. 2025;26(8):3461. DOI :
[16] Veradermics. Veradermics Advances VDPHL01 in Phase 2/3 Clinical Trial for Female Pattern Hair Loss. BioSpace. 19 novembre 2025. Disponible sur :
[17] Yuan J, He Y, Wan H, Gao Y. Effectiveness of platelet-rich plasma in treating female hair loss: A systematic review and meta-analysis of randomized controlled trials. Skin Research and Technology. 2024;30(8):e70004. DOI :
[18] Gupta AK, Wang T, Welter R, et al. Promises and Pitfalls of Regenerative Therapies for Androgenetic Alopecia: Platelet-Rich Plasma, Photobiomodulation, Stem Cells, and Exosomes. Medical Sciences (Basel). 2025;14(1):5. DOI :
[19] Ezzat R, et al. Social Media’s Impact on Hair Loss Information. Dermatologic Therapy. 2025. PMID : 40043256. Disponible sur :
[20] Gupta AK, et al. Menopause and hair loss in women: Exploring the connection. Maturitas. 2025. DOI :
Article rédigé par le Dr Michel Bensadoun, L’auteur ne déclare aucun conflit d’intérêts concernant cet article.
Note : Cet article a été rédigé avec l’aide de l’intelligence artificielle, notamment pour l’assistance à la rédaction et à l’illustration. Le contenu a été soigneusement relu, validé et complété par l’auteur pour garantir sa fiabilité et sa pertinence.
Important : Cet article n’a pas vocation à remplacer une consultation médicale. Chaque situation est unique et nécessite une prise en charge individualisée.



Leave a Comment