
Prédiabète : comprendre, traiter et éviter le diabète avant qu’il ne s’installe
Vous venez de recevoir une prise de sang avec une glycémie « un peu haute » ou une HbA1c « limite ». Votre médecin vous parle de prédiabète. Le mot inquiète, parfois à juste titre, mais il peut aussi être mal compris. Non, ce n’est pas encore un diabète. Non, ce n’est pas une simple petite anomalie à ranger dans un tiroir.
Le prédiabète est surtout un signal d’alerte métabolique. Il indique que la glycémie est déjà sortie de la zone optimale, sans atteindre les seuils du diabète de type 2. À ce stade, l’histoire n’est pas écrite : une prise en charge bien conduite peut souvent ralentir, stabiliser, voire inverser la trajectoire.[1] [2]

Points clés :
Le prédiabète correspond à une glycémie plus élevée que la normale, mais pas assez élevée pour parler de diabète de type 2.
Il est très souvent silencieux : beaucoup de personnes ne ressentent aucun symptôme.
Les seuils varient selon les recommandations, notamment entre les critères américains, européens et OMS.
Le principal risque est l’évolution vers un diabète de type 2, mais le prédiabète signale aussi un risque cardiovasculaire global plus élevé.
Le traitement repose d’abord sur une stratégie durable : alimentation, activité physique, perte de poids si nécessaire, sommeil et prise en charge des autres facteurs de risque.
Les médicaments existent dans certains profils, mais ils ne remplacent pas le travail de fond sur le terrain métabolique.
Le prédiabète, c’est quoi exactement ?
Le prédiabète désigne une situation intermédiaire : le sucre dans le sang est trop élevé par rapport à la normale, mais pas suffisamment pour poser un diagnostic de diabète. Les médecins parlent aussi d’hyperglycémie intermédiaire, d’hyperglycémie modérée à jeun ou d’intolérance au glucose selon le test concerné.[3] [4]
En pratique, le diagnostic peut être évoqué avec trois examens : la glycémie à jeun, l’HbA1c et l’hyperglycémie provoquée orale, souvent abrégée en HGPO. L’HbA1c reflète environ la glycémie moyenne des deux à trois derniers mois, avec un poids plus important des semaines récentes. L’HGPO mesure la capacité de l’organisme à gérer une charge de glucose après ingestion de 75 grammes de glucose. En France, selon les situations, la glycémie à jeun reste souvent l’examen de première intention, l’HbA1c devant être interprétée avec prudence lorsqu’il existe une anémie, une hémoglobinopathie, une maladie rénale ou toute situation modifiant la durée de vie des globules rouges.
| Test biologique | Zone de prédiabète souvent retenue | Ce que le test explore |
|---|---|---|
| Glycémie à jeun | 100-125 mg/dL selon l’ADA ; 110-125 mg/dL selon l’OMS et les référentiels français | La glycémie après au moins 8 heures de jeûne. |
| HbA1c | 5,7-6,4 % selon l’ADA ; 6,0-6,4 % selon NICE | La glycémie moyenne des dernières semaines. |
| HGPO 75 g à 2 heures | 140-199 mg/dL | La capacité à absorber et réguler le glucose après une charge sucrée. |
Ces différences de seuils expliquent pourquoi un patient peut recevoir des messages légèrement différents selon le pays, le laboratoire ou la recommandation utilisée. Les critères américains sont plus larges pour la glycémie à jeun, puisqu’ils commencent à 100 mg/dL, alors que les critères OMS et français retiennent plutôt 110 mg/dL pour l’hyperglycémie modérée à jeun.[1] [4]
Cela ne signifie pas que les médecins « ne sont pas d’accord sur tout ». Cela signifie surtout que le prédiabète est une zone de risque, pas un interrupteur brutal qui passerait de « tout va bien » à « maladie » en une nuit.
En deux phrases : Le prédiabète correspond à une glycémie trop élevée pour être considérée comme optimale, mais encore inférieure au seuil du diabète. C’est une fenêtre d’action : assez sérieux pour agir, encore assez précoce pour changer la trajectoire.

Pourquoi le prédiabète apparaît-il ?
Le plus souvent, le prédiabète s’installe progressivement. Le mécanisme central est souvent l’insulinorésistance, même si tous les profils ne suivent pas exactement la même trajectoire : certaines personnes ont surtout une glycémie à jeun élevée, d’autres une anomalie après les repas. L’insulinorésistance signifie que les muscles, le foie et le tissu adipeux répondent moins bien à l’insuline, l’hormone qui permet de faire entrer le glucose dans les cellules et de maintenir une glycémie stable.
Au début, le pancréas compense. Il fabrique davantage d’insuline pour maintenir une glycémie à peu près normale. Puis, avec le temps, cette compensation devient insuffisante. La glycémie à jeun, l’HbA1c ou la glycémie après repas commencent alors à monter.
| Facteur favorisant | Pourquoi il compte dans le prédiabète |
|---|---|
| Surpoids abdominal | La graisse viscérale entretient l’inflammation de bas grade et l’insulinorésistance. |
| Sédentarité | Le muscle peu sollicité utilise moins efficacement le glucose. |
| Âge | La sensibilité à l’insuline et la réserve pancréatique peuvent diminuer avec le temps. |
| Antécédents familiaux | La prédisposition génétique augmente le risque, sans le rendre inévitable. |
| Diabète gestationnel | Il révèle un terrain métabolique plus fragile, avec risque ultérieur de diabète de type 2. |
| Syndrome des ovaires polykystiques | Il est souvent associé à l’insulinorésistance. |
| Hypertension, dyslipidémie, stéatose hépatique métabolique | Ces éléments appartiennent souvent au même terrain cardiométabolique. |
| Certains médicaments | Les corticoïdes, certains antipsychotiques atypiques ou certains immunosuppresseurs peuvent favoriser une hyperglycémie selon les profils. |
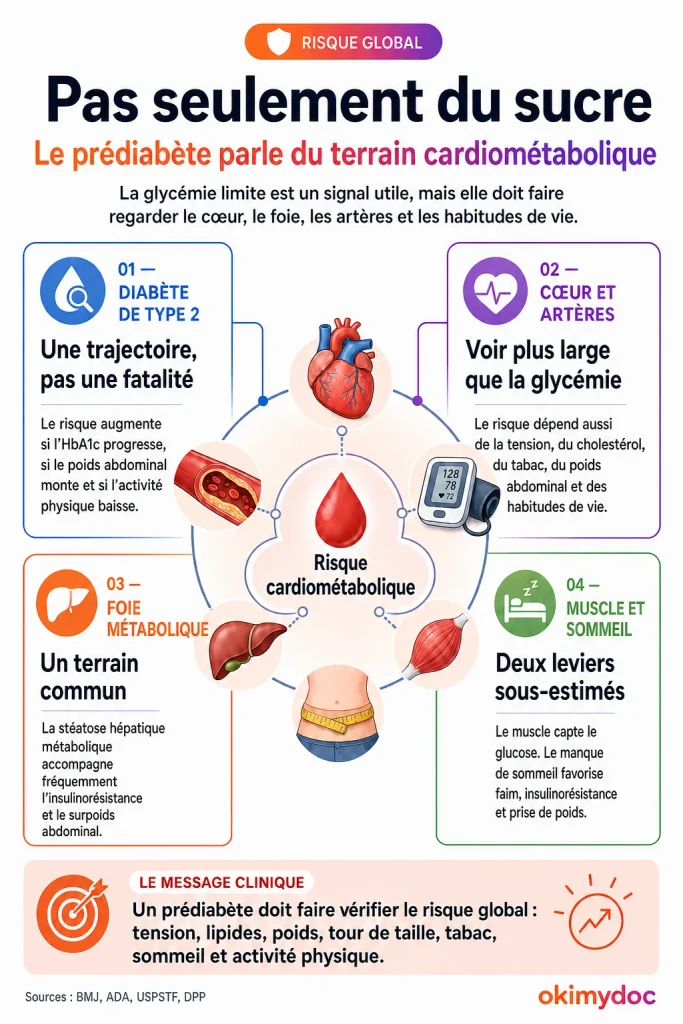
Le prédiabète n’est donc pas seulement une histoire de sucre. C’est souvent l’expression visible d’un terrain plus large : poids abdominal, activité physique insuffisante, sommeil de mauvaise qualité, alimentation ultra-transformée, hypertension, anomalies du cholestérol ou excès de triglycérides.[2] [5]
C’est une bonne nouvelle dans un sens : si plusieurs leviers participent au problème, plusieurs leviers peuvent aussi aider à le corriger.
Comment sait-on qu’on est prédiabétique ?
La plupart des personnes avec prédiabète ne ressentent rien. Pas de soif intense, pas forcément de fatigue particulière, pas de symptôme spectaculaire. Le diagnostic est souvent découvert lors d’un bilan sanguin de routine, d’un suivi de poids, d’une hypertension, d’une anomalie du cholestérol ou d’un antécédent familial de diabète.
Les recommandations américaines de l’USPSTF conseillent de dépister le prédiabète et le diabète de type 2 chez les adultes de 35 à 70 ans en surpoids ou obèses, puis d’orienter les personnes concernées vers des interventions préventives efficaces.[3] Un dépistage plus précoce peut être justifié en cas de facteurs de risque importants : antécédent de diabète gestationnel, syndrome des ovaires polykystiques, antécédent familial de diabète, hypertension, surpoids abdominal ou accumulation de facteurs cardiométaboliques.[3] [5]
| Situation | Attitude pratique |
|---|---|
| Glycémie ou HbA1c légèrement élevée | Confirmer le résultat et l’interpréter avec le contexte clinique. |
| Facteurs de risque multiples | Discuter d’un suivi plus rapproché et d’une stratégie de prévention active. |
| Symptômes typiques de diabète | Ne pas banaliser : soif intense, urines abondantes, amaigrissement inexpliqué ou fatigue majeure doivent conduire à consulter rapidement. |
| Grossesse ou projet de grossesse | Interprétation spécifique : le diabète gestationnel obéit à ses propres règles de dépistage et de suivi. |
Un chiffre isolé ne raconte jamais toute l’histoire. Une HbA1c peut être perturbée par certaines anémies, hémoglobinopathies, maladies rénales ou situations modifiant la durée de vie des globules rouges. Une glycémie peut varier selon le jeûne réel, le stress, une infection, certains médicaments comme les corticoïdes, certains antipsychotiques ou immunosuppresseurs, ou une maladie aiguë.
Le bon réflexe n’est donc pas de paniquer devant un chiffre. C’est de le replacer dans un profil de risque global.
Chez les personnes âgées : après 75 ans, un prédiabète n’a pas toujours la même signification pronostique que chez un adulte plus jeune. La progression vers un diabète peut être plus lente, parfois absente, et la prise en charge doit tenir compte de l’état général, de l’autonomie, du poids, du risque de dénutrition, des autres maladies et des priorités du patient. L’objectif reste la prévention, mais avec une stratégie individualisée, sans régime excessivement restrictif.
Quels sont les risques si on ne fait rien ?
Le risque le plus connu est l’évolution vers un diabète de type 2. Selon les populations étudiées et les critères utilisés, environ 5 à 10 % des personnes avec prédiabète peuvent progresser vers un diabète chaque année.[2] Ce chiffre n’est pas une prédiction individuelle : certaines personnes reviennent vers une glycémie normale, d’autres restent stables, d’autres évoluent plus rapidement.
Mais le prédiabète ne doit pas être vu uniquement comme une salle d’attente du diabète. Il est aussi associé à un risque cardiovasculaire accru, sans que cela signifie que le chiffre de glycémie soit toujours la cause directe du risque. Une méta-analyse publiée dans le BMJ, portant sur 129 études et plus de 10 millions de personnes, a montré que le prédiabète était associé à une augmentation du risque de mortalité toutes causes, de maladie cardiovasculaire, de maladie coronarienne et d’AVC.[6]
| Risque associé | Ce qu’il faut comprendre |
|---|---|
| Diabète de type 2 | Le risque augmente, surtout si le poids, la sédentarité et l’HbA1c progressent. |
| Maladie coronarienne | Le prédiabète s’intègre souvent à un terrain avec hypertension, dyslipidémie et inflammation métabolique. |
| AVC | Le risque est influencé par la tension artérielle, le tabac, le poids, l’âge et les anomalies métaboliques. |
| Stéatose hépatique métabolique | La stéatose hépatique métabolique est fréquemment associée à l’insulinorésistance. |
| Atteinte rénale ou vasculaire | Le risque dépend surtout de la présence d’autres facteurs associés, notamment hypertension et diabète installé. |
C’est ici que la prise en charge doit être élargie. Si une personne est prédiabétique, hypertendue, fumeuse, avec triglycérides élevés et tour de taille important, le sujet n’est pas seulement la glycémie. Le sujet est le risque cardiométabolique global.
À retenir : le prédiabète est rarement un chiffre isolé. Il doit faire vérifier la tension artérielle, le bilan lipidique, le poids, le tour de taille, le tabac, l’activité physique, le sommeil et, selon les cas, le foie et les reins. C’est moins spectaculaire qu’un « régime miracle », mais beaucoup plus utile.
Peut-on vraiment revenir à une glycémie normale ?
Oui, un retour vers une glycémie normale est possible, surtout lorsque l’intervention est précoce et que les changements sont suffisamment réguliers. Cela ne signifie pas toujours une disparition définitive du terrain métabolique : certaines personnes oscillent, d’autres rechutent, et l’insulinorésistance peut persister. Le mot important est donc « régulier ». Une semaine parfaite suivie de trois mois d’abandon ne fait pas le poids face à une stratégie imparfaite mais durable.
Le Diabetes Prevention Program, grand essai américain de prévention du diabète, a montré qu’une intervention intensive sur le mode de vie réduisait de 58 % l’incidence du diabète à environ trois ans. L’objectif était une perte d’au moins 7 % du poids initial et au moins 150 minutes d’activité physique modérée par semaine. Dans le même essai, la metformine réduisait le risque de 31 %.[7]
Le suivi prolongé du programme a confirmé l’importance de cette approche à long terme. Les bénéfices ne reposent pas sur une intervention magique, mais sur l’accumulation de changements modestes, répétés, réalistes et suivis.[8]
| Objectif | Pourquoi il est utile |
|---|---|
| Perdre 5 à 7 % du poids en cas de surpoids | Même une perte modérée peut améliorer l’insulinorésistance. |
| Bouger au moins 150 minutes par semaine | Le muscle actif capte mieux le glucose, même sans perte de poids spectaculaire. |
| Réduire les boissons sucrées | C’est souvent l’un des leviers les plus rapides sur la charge glycémique. |
| Augmenter fibres et aliments peu transformés | Cela améliore la satiété, la qualité nutritionnelle et la réponse glycémique. |
| Dormir mieux | Le manque de sommeil favorise faim, insulinorésistance et prise de poids. |

Le muscle est un acteur souvent sous-estimé. Il agit comme un réservoir à glucose. Lorsqu’il travaille, il capte davantage de sucre, parfois avec moins de dépendance à l’insuline. C’est pourquoi l’activité physique est un traitement métabolique, pas seulement un outil pour « brûler des calories ».
Pour aller plus loin sur le poids, les rythmes biologiques et les comportements durables, l’article Okimydoc sur les peut compléter utilement cette réflexion.
Le régime est-il suffisant ?
Tout dépend de ce qu’on appelle « régime ». Si l’on entend par là une restriction brutale, temporaire, centrée uniquement sur le sucre, alors non : ce n’est généralement pas suffisant, et ce n’est pas forcément durable. Si l’on parle d’une alimentation structurée, réaliste, associée à l’activité physique et à la prise en charge du risque cardiovasculaire, alors oui, c’est souvent la base du traitement.
Le piège classique consiste à penser que le prédiabète se résume à « arrêter les desserts ». Le sucre compte, bien sûr, surtout dans les boissons sucrées, les jus, les snacks et les produits ultra-transformés. Mais la glycémie dépend aussi des portions, du niveau d’activité, du sommeil, de la masse musculaire, du poids abdominal et de la qualité globale de l’alimentation.[1] [9]
| Approche alimentaire | Intérêt pratique |
|---|---|
| Réduire boissons sucrées et jus | C’est souvent prioritaire, car le sucre liquide se consomme vite et rassasie peu. |
| Augmenter légumes, légumineuses et céréales complètes | Les fibres ralentissent l’absorption et améliorent la satiété. |
| Choisir des protéines de qualité | Elles aident à préserver la masse musculaire et à limiter les fringales. |
| Privilégier les graisses insaturées | Huile d’olive, noix, poissons gras et modèle méditerranéen sont cohérents avec la prévention cardiovasculaire. |
| Limiter l’ultra-transformé | Ces produits combinent souvent sucres, graisses, sel, densité calorique et faible satiété. |
Les produits « sans sucre » ou avec édulcorants ne sont pas une solution automatique. Ils peuvent aider ponctuellement à réduire une consommation de sucre, mais ils ne remplacent pas une amélioration globale des habitudes alimentaires. Okimydoc a déjà abordé cette question dans l’article , ainsi que dans l’article sur .
L’objectif n’est pas de rendre le lecteur parfait. L’objectif est de l’aider à construire un système qui tient dans la vraie vie : courses plus simples, repas moins industriels, activité physique planifiée, suivi biologique et objectifs mesurables.
Traiter aussi les autres facteurs de risque cardiovasculaire
C’est un point essentiel. Le prédiabète attire l’attention sur la glycémie, mais la glycémie n’est qu’un élément du risque cardiovasculaire. Une personne avec prédiabète peut avoir un risque très différent selon qu’elle fume ou non, selon sa tension artérielle, son LDL-cholestérol, ses triglycérides, son tour de taille, son âge, ses antécédents familiaux et son niveau d’activité physique.[3] [6]
La prévention du diabète ne doit donc pas faire oublier la prévention de l’infarctus, de l’AVC, de l’insuffisance rénale et de la stéatose hépatique métabolique. En pratique, une prise en charge sérieuse du prédiabète devrait presque toujours s’accompagner d’un bilan cardiométabolique.
| Facteur de risque à vérifier | Pourquoi c’est important | Action habituelle à discuter avec le médecin |
|---|---|---|
| Tension artérielle | L’hypertension multiplie le risque cardiovasculaire et rénal. | Mesures répétées, automesure si besoin, hygiène de vie, traitement si indiqué. |
| LDL-cholestérol et triglycérides | Les anomalies lipidiques sont fréquentes dans l’insulinorésistance. | Bilan lipidique, estimation du risque cardiovasculaire, statine si indication. |
| Tabac | Le tabac accélère le risque vasculaire, même si la glycémie est seulement « limite ». | Aide au sevrage, substituts nicotiniques, accompagnement. |
| Tour de taille | Il reflète mieux la graisse viscérale que le poids seul. | Suivi régulier, objectif de réduction progressive. |
| Sommeil et apnées du sommeil | Le mauvais sommeil favorise insulinorésistance, faim et hypertension ; l’association obésité abdominale, ronflements et somnolence doit faire évoquer un syndrome d’apnées du sommeil. | Recherche de ronflements, pauses respiratoires, somnolence diurne ; prise en charge si besoin. |
| Stéatose hépatique métabolique | Elle est souvent associée au prédiabète et à l’insulinorésistance. | Bilan hépatique, échographie ou évaluation spécialisée selon contexte. |
Chez un patient fumeur, l’arrêt du tabac est parfois plus urgent pour le pronostic cardiovasculaire que la recherche d’un régime parfait. L’article Okimydoc sur s’inscrit dans cette logique : le risque vasculaire ne se traite jamais avec un seul curseur.
La même prudence vaut pour le cholestérol. Un LDL élevé chez une personne prédiabétique ne doit pas être mis de côté sous prétexte que « le sucre est le problème principal ». Le prédiabète est souvent une porte d’entrée vers une prévention cardiovasculaire plus complète.
Quand faut-il envisager un médicament ?
La première ligne reste le mode de vie structuré. Mais cela ne veut pas dire que les médicaments sont interdits ou inutiles. La metformine peut être discutée chez certains patients à risque élevé, notamment en cas d’IMC ≥ 35 kg/m², d’âge inférieur à 60 ans, d’antécédent de diabète gestationnel, de progression biologique ou de glycémie/HbA1c proches du seuil du diabète.[1] [2]
La metformine n’est pas un effaceur de mauvaises habitudes. Elle peut réduire le risque de progression vers le diabète, mais son effet est généralement inférieur à celui d’un programme intensif de mode de vie dans l’étude DPP initiale.[7] Son intérêt dépend donc du profil, de la tolérance, des contre-indications et de la discussion médicale.
| Situation | Place possible du médicament |
|---|---|
| Prédiabète récent, surpoids modéré, forte motivation au changement | Mode de vie structuré en première intention, suivi biologique. |
| Prédiabète avec IMC très élevé ou antécédent de diabète gestationnel | Discussion possible de metformine selon recommandations et contexte. |
| Obésité avec complications métaboliques | Évaluation d’une prise en charge de l’obésité, parfois médicamenteuse ou spécialisée. |
| Progression malgré efforts réalistes | Revoir le diagnostic, l’adhésion, le sommeil, les médicaments favorisants et les options thérapeutiques. |
Les traitements récents de l’obésité ont changé le paysage, mais ils doivent être présentés avec précision. Dans l’essai STEP 10, le semaglutide 2,4 mg chez des personnes avec obésité et prédiabète a entraîné une perte de poids plus importante que le placebo et une réversion vers la normoglycémie chez une proportion plus élevée de participants à 52 semaines.[10] Dans l’essai SURMOUNT-1, le tirzepatide chez des personnes avec obésité et prédiabète a réduit fortement la progression vers le diabète sur 176 semaines par rapport au placebo.[11]
Ces résultats sont importants. Mais ils ne signifient pas que toute personne avec prédiabète doit recevoir un agoniste des incrétines. En France, ces traitements ne sont pas indiqués pour un simple prédiabète isolé ; leur utilisation dépend du contexte d’obésité, d’indications précises, de contre-indications, d’effets indésirables digestifs fréquents, du coût, de la disponibilité et d’un suivi médical. Okimydoc a déjà évoqué le sujet du GLP-1 dans un autre contexte avec l’article sur le .
Que faire concrètement après une prise de sang limite ?
La première étape est de ne pas rester seul avec un chiffre. Il faut confirmer l’anomalie si nécessaire, vérifier quel test a été utilisé, et replacer le résultat dans l’ensemble du profil : âge, poids, tour de taille, tension, cholestérol, antécédents familiaux, médicaments, sommeil, tabac et activité physique.
Ensuite, il faut choisir des objectifs simples. Un objectif vague comme « faire attention » marche rarement. Un objectif concret comme « marcher 30 minutes 5 jours par semaine », « supprimer les boissons sucrées en semaine » ou « préparer trois repas maison de plus par semaine » a beaucoup plus de chances de tenir.
| Étape pratique | Ce qu’elle apporte |
|---|---|
| Confirmer et comprendre le résultat | Évite de surinterpréter un chiffre isolé ou mal contextualisé. |
| Mesurer poids, IMC et tour de taille | Donne un repère simple sur le risque abdominal. |
| Vérifier tension et bilan lipidique | Intègre la prévention cardiovasculaire, pas seulement glycémique. |
| Choisir deux habitudes prioritaires | Rend le changement plus réaliste qu’une réforme totale du mode de vie. |
| Programmer un suivi | Permet de voir si la trajectoire s’améliore réellement. |
| Se faire accompagner si besoin | Diététicien, médecin, activité physique adaptée ou programme structuré augmentent les chances de succès. |
Il faut aussi savoir quand accélérer la prise en charge. Une soif intense, des urines très abondantes, un amaigrissement inexpliqué, une fatigue inhabituelle ou des infections répétées ne doivent pas être rangés dans la catégorie « prédiabète tranquille ». Ces signes peuvent évoquer un diabète déjà installé ou une autre situation nécessitant un avis médical rapide.[3] [14]
Ce qui aide aujourd’hui :
Viser une perte de poids modérée mais durable en cas de surpoids, souvent 5 à 7 % du poids initial.
Atteindre progressivement 150 minutes d’activité physique modérée par semaine.
Réduire boissons sucrées, grignotages ultra-transformés et portions excessives.
Préserver ou reconstruire la masse musculaire avec du renforcement adapté.
Traiter la tension artérielle, le cholestérol, le tabac et le sommeil avec autant de sérieux que la glycémie.
Recontrôler la glycémie ou l’HbA1c selon le calendrier discuté avec le médecin, souvent au moins une fois par an en cas de prédiabète.[1]
Questions fréquentes sur le prédiabète
| Question | Réponse courte |
|---|---|
| Le prédiabète est-il grave ? | Il n’est pas une urgence en soi, mais il n’est pas anodin. Il signale un risque plus élevé de diabète de type 2 et de complications cardiométaboliques, surtout s’il s’associe à hypertension, tabac, cholestérol élevé ou surpoids abdominal. |
| Peut-on guérir d’un prédiabète ? | On peut souvent revenir à une glycémie normale, surtout avec une action précoce. Le terme « guérison » doit rester prudent, car le terrain métabolique peut persister et nécessiter un suivi. |
| Quel taux devient inquiétant ? | Une glycémie à jeun proche de 126 mg/dL, une HbA1c proche de 6,5 %, ou une progression régulière doivent conduire à réévaluer la situation avec un professionnel de santé. |
| Combien de temps faut-il pour devenir diabétique ? | Il n’y a pas de délai fixe. Certaines personnes progressent en quelques années, d’autres restent stables ou reviennent à une glycémie normale, surtout avec une prise en charge adaptée. |
| Faut-il prendre un médicament ? | Pas systématiquement. Le mode de vie structuré est la base ; la metformine ou certains traitements de l’obésité peuvent se discuter seulement dans des profils sélectionnés. |
| Le prédiabète fatigue-t-il ? | Le prédiabète est souvent asymptomatique. Une fatigue importante, une soif intense, des urines abondantes ou un amaigrissement doivent faire rechercher un diabète installé ou une autre cause. |
Conclusion : un signal, pas une condamnation
Le prédiabète est une zone intermédiaire. C’est précisément ce qui le rend intéressant médicalement. Il n’est pas assez avancé pour être considéré comme un diabète, mais il est suffisamment significatif pour justifier une action.
La bonne réponse n’est ni la panique, ni le déni. La bonne réponse est une stratégie : comprendre les chiffres, vérifier les autres facteurs de risque cardiovasculaire, bouger davantage, modifier l’alimentation sans tomber dans le régime punitif, améliorer le sommeil, perdre un peu de poids si nécessaire, et suivre l’évolution.
Le message le plus important est peut-être celui-ci : le prédiabète ne se traite pas seulement dans l’assiette. Il se traite aussi dans les muscles, le tour de taille, la tension artérielle, le cholestérol, le tabac, le sommeil et la régularité du suivi. C’est moins spectaculaire qu’une promesse miracle. Mais c’est beaucoup plus efficace pour la vraie vie.
Références
[1] American Diabetes Association Professional Practice Committee. Prevention or Delay of Diabetes and Associated Comorbidities: Standards of Care in Diabetes—2025. Diabetes Care. 2025;48(Suppl 1):S50-S58.
[2] Echouffo-Tcheugui JB, Perreault L, Ji L, Dagogo-Jack S. Diagnosis and Management of Prediabetes: A Review. JAMA. 2023;329(14):1206-1216.
[3] US Preventive Services Task Force. Screening for Prediabetes and Type 2 Diabetes: US Preventive Services Task Force Recommendation Statement. JAMA. 2021;326(8):736-743.
[4] Assurance Maladie. Diabète de type 2 : améliorer le dépistage chez les patients à partir de 45 ans et à risque. Ameli, 24 novembre 2025.
[5] National Institute for Health and Care Excellence (NICE). Type 2 diabetes: prevention in people at high risk. Public health guideline PH38. 2012, updated 2017.
[6] Cai X, Zhang Y, Li M, Wu JHY, Mai L, Li J, et al. Association between prediabetes and risk of all cause mortality and cardiovascular disease: updated meta-analysis. BMJ. 2020;370:m2297.
[7] Knowler WC, Barrett-Connor E, Fowler SE, Hamman RF, Lachin JM, Walker EA, Nathan DM, Diabetes Prevention Program Research Group. Reduction in the incidence of type 2 diabetes with lifestyle intervention or metformin. N Engl J Med. 2002;346(6):393-403.
[8] Crandall JP, Dabelea D, Knowler WC, Nathan DM, Temprosa M, DPP Research Group. The Diabetes Prevention Program and Its Outcomes Study: NIDDK’s Journey Into the Prevention of Type 2 Diabetes and Its Public Health Impact. Diabetes Care. 2025;48(7):1101-1111.
[9] Centers for Disease Control and Prevention (CDC). Prediabetes — Your Chance to Prevent Type 2 Diabetes. Updated December 26, 2024.
[10] McGowan BM, Bruun JM, Capehorn M, Pedersen SD, Pietiläinen KH, Kudiyanur Muniraju HA, Quiroga M, Varbo A, Lau DCW, STEP 10 Study Group. Efficacy and safety of once-weekly semaglutide 2.4 mg versus placebo in people with obesity and prediabetes (STEP 10): a randomised, double-blind, placebo-controlled, multicentre phase 3 trial. Lancet Diabetes Endocrinol. 2024;12(9):631-642.
[11] Jastreboff AM, le Roux CW, Stefanski A, Aronne LJ, Halpern B, Wharton S, Wilding JPH, et al., for the SURMOUNT-1 Investigators. Tirzepatide for Obesity Treatment and Diabetes Prevention. N Engl J Med. 2025;392:958-971.
[12] Perreault L, Davies M, Frias JP, Laursen PN, Rosenstock J, Wilding JPH, et al. Changes in Glucose Metabolism and Glycemic Status With Once-Weekly Subcutaneous Semaglutide 2.4 mg Among Participants With Prediabetes in the STEP Program. Diabetes Care. 2022;45(10):2396-2405.
[13] Ryan DH, Lingvay I, Colhoun HM, Deanfield J, Emerson SS, Kahn SE, et al., SELECT Trial Investigators. Effect of Semaglutide on Regression and Progression of Glycemia in People With Overweight or Obesity but Without Diabetes in the SELECT Trial. Diabetes Care. 2024;47(8):1350-1359.
[14] World Health Organization. Definition and diagnosis of diabetes mellitus and intermediate hyperglycaemia: report of a WHO/IDF consultation. 2006.
[15] Tabák AG, Herder C, Rathmann W, Brunner EJ, Kivimäki M. Prediabetes: a high-risk state for diabetes development. Lancet. 2012;379(9833):2279-2290.
Article rédigé par le Dr Michel Bensadoun, L’auteur ne déclare aucun conflit d’intérêts concernant cet article.
Note : Cet article a été rédigé avec l’aide de l’intelligence artificielle, notamment pour l’assistance à la rédaction et à l’illustration. Le contenu a été soigneusement relu, validé et complété par l’auteur pour garantir sa fiabilité et sa pertinence.
Important : Cet article n’a pas vocation à remplacer une consultation médicale. Chaque situation est unique et nécessite une prise en charge individualisée.


Leave a Comment