
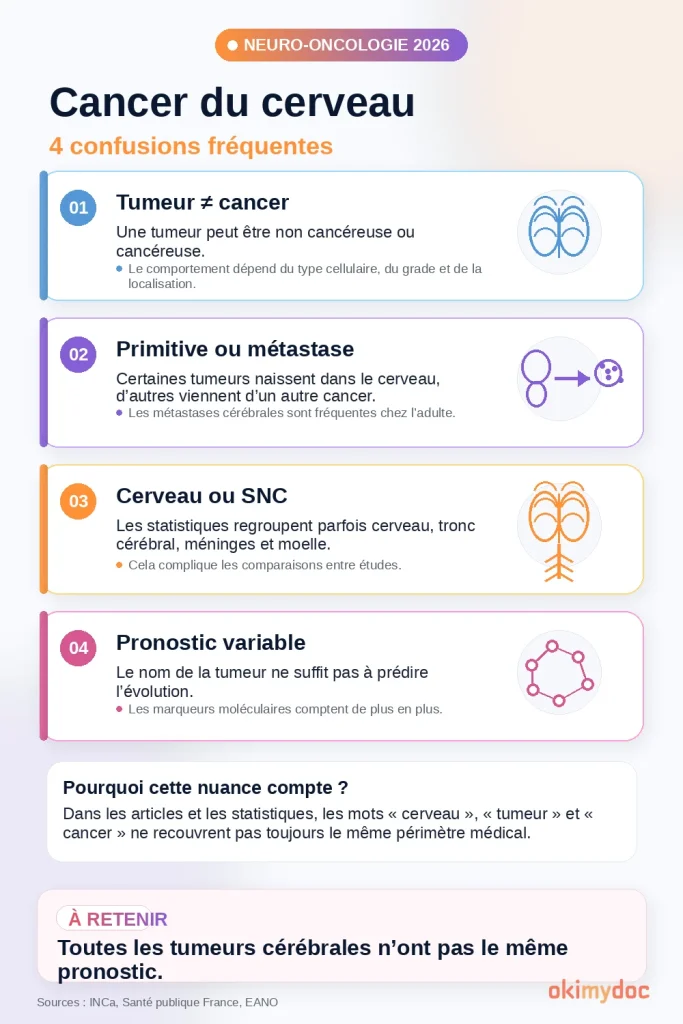
Cancer du cerveau : augmente-t-il vraiment en France ?
Dans le langage courant, l’expression « cancer du cerveau » est celle qui parle le plus immédiatement aux patients. Elle est utile pour poser la question simplement, mais elle est médicalement imparfaite. Une métastase cérébrale n’est pas un cancer né dans le cerveau ; un méningiome peut être bénin ; et les classifications modernes parlent plutôt de tumeurs du système nerveux central. Pour rester lisible sans perdre en rigueur, cet article garde donc « cancer du cerveau » comme porte d’entrée, puis analyse surtout les tumeurs cérébrales et du système nerveux central de l’adulte, primitives ou secondaires.
Ces diagnostics impressionnent immédiatement. Ils touchent l’organe de la pensée, de la parole, du mouvement et de la mémoire ; ils mêlent parfois urgence, chirurgie complexe, oncologie de précision et rééducation longue. Depuis quelques années, plusieurs articles de presse suggèrent une hausse du nombre de cas. La question mérite donc une réponse précise :
La réponse courte est nuancée. Oui, le nombre de cas diagnostiqués augmente, et cette hausse est visible dans les données françaises. Mais, en 2026, il faut distinguer trois niveaux de preuve : les estimations nationales détaillées par localisation, qui restent officiellement arrêtées à 2018 pour les tumeurs malignes du système nerveux central ; les données françaises plus récentes sur l’ensemble des cancers et la mortalité, publiées dans le Panorama des cancers 2025 ; et des estimations spécialisées récentes, notamment sur les gliomes diffus IDH-mutés [1] [14] [21] [22]. L’ensemble ne démontre pas l’apparition d’un nouveau facteur environnemental massif unique. La hausse observée s’explique en partie par le vieillissement, l’amélioration de l’imagerie par IRM, l’accès plus fréquent au diagnostic histologique et moléculaire, et la meilleure reconnaissance de certaines entités tumorales [1] [2] [3]. Pour certaines tumeurs malignes, notamment les glioblastomes, les données françaises suggèrent néanmoins une hausse des taux standardisés, surtout chez les sujets âgés ; son interprétation reste toutefois multifactorielle, car elle dépend aussi de l’exhaustivité diagnostique, du recours plus fréquent à la biopsie et des changements de classification [1].
Points clés : en France métropolitaine, les tumeurs malignes du système nerveux central représentaient environ 5 886 nouveaux cas en 2018, avec 4 128 décès estimés la même année, car cette série reste la dernière estimation nationale détaillée par localisation disponible pour le SNC [1] [22]. Le nombre annuel de cas a presque doublé entre 1990 et 2018, mais cette hausse combine vieillissement, croissance démographique, progrès diagnostiques, meilleure exhaustivité du codage et hausse des taux standardisés pour certaines entités [1]. Le Panorama des cancers 2025 ajoute une information plus récente : entre 2012 et 2022, la mortalité standardisée par cancer diminue globalement en France, mais pas pour le système nerveux central, avec une hausse moyenne annuelle de +1,4 % chez les femmes et +1,2 % chez les hommes [21]. Les glioblastomes restent les tumeurs cérébrales primitives malignes les plus redoutées : en France, environ 3 481 nouveaux cas confirmés histologiquement étaient estimés en 2018, avec une survie nette standardisée à 5 ans d’environ 7 % pour les diagnostics 2010-2015 [1] [4]. Toutes les tumeurs cérébrales ne sont pas des cancers agressifs : méningiomes, adénomes hypophysaires, schwannomes vestibulaires et certaines tumeurs gliales de bas grade peuvent évoluer lentement et relèvent parfois d’une simple surveillance [5] [6]. Le progrès majeur récent concerne les gliomes diffus IDH-mutés de grade 2, avec l’arrivée du vorasidenib, premier traitement ciblé approuvé aux États-Unis en 2024 puis dans l’Union européenne en 2025 pour une indication sélectionnée [7] [8] [9].
De quoi parle-t-on quand on dit « tumeur cérébrale » ?
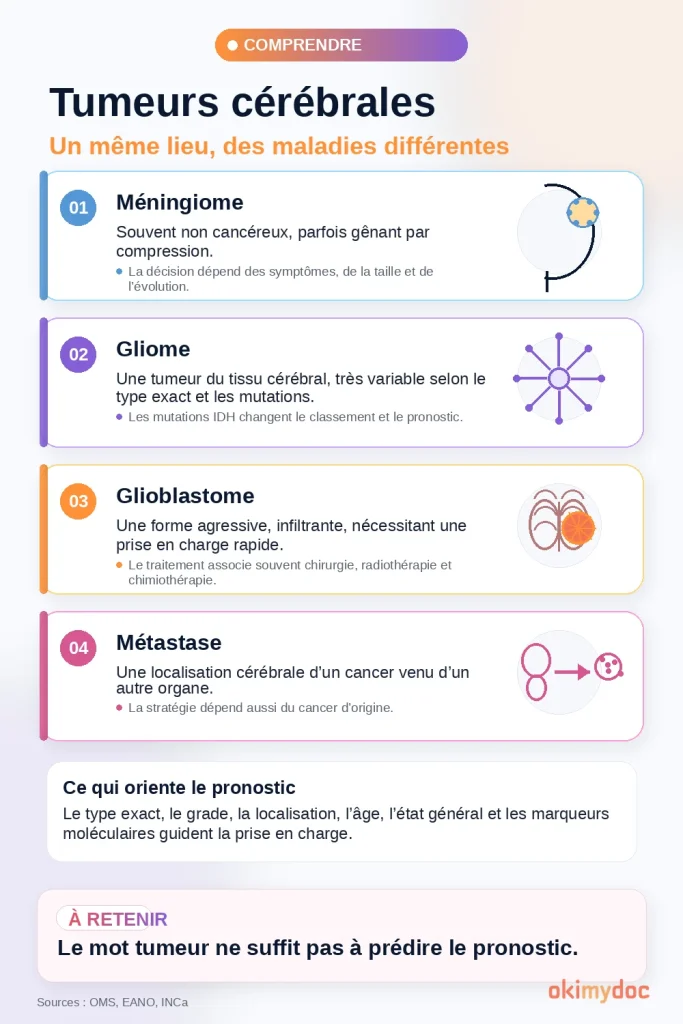
Le terme « tumeur cérébrale » est commode, mais il regroupe des maladies très différentes. Une tumeur peut naître directement dans le cerveau, les méninges, les nerfs crâniens, l’hypophyse ou les cellules immunitaires du système nerveux central. On parle alors de tumeur primitive du système nerveux central. À l’inverse, une lésion cérébrale peut être la localisation secondaire d’un cancer né ailleurs, par exemple dans le poumon, le sein, le rein ou la peau. On parle alors de métastase cérébrale [10].
Cette distinction est capitale. Une métastase cérébrale n’est pas un « cancer du cerveau » au sens biologique : c’est une extension cérébrale d’un autre cancer. Son traitement dépend donc à la fois du nombre de métastases, de leur localisation, de l’état neurologique du patient, mais aussi du type de cancer initial et de ses mutations éventuelles [10].
En deux phrases : Une tumeur cérébrale peut être bénigne, maligne, primitive ou métastatique. Son pronostic dépend moins de son nom général que de sa nature histologique, de ses marqueurs moléculaires, de sa localisation et de l’état général du patient.
Depuis 2021, la classification de l’Organisation mondiale de la santé (OMS) des tumeurs du système nerveux central a profondément changé la manière de nommer les gliomes. Elle ne repose plus seulement sur l’aspect au microscope, mais sur un diagnostic intégré, associant histologie et marqueurs moléculaires [11] [12]. Pour les gliomes diffus de l’adulte, trois grands groupes dominent : l’astrocytome IDH-muté, l’oligodendrogliome IDH-muté avec codélétion 1p/19q, et le glioblastome IDH-non muté, dit IDH-wildtype [12].
Cette évolution est plus qu’un raffinement de laboratoire. Elle change l’estimation du pronostic, le choix des traitements et la comparabilité des anciennes statistiques. Un « glioblastome » de 2010 et un « glioblastome » selon l’OMS 2021 ne recouvrent pas exactement la même réalité biologique [12].
Les chiffres français : une hausse réelle, mais des données de fraîcheur différente
Les données françaises de référence proviennent notamment du partenariat entre Santé publique France, le réseau Francim, les Hospices civils de Lyon et l’Institut national du cancer. En 2026, la difficulté n’est pas l’absence totale de données récentes, mais leur périmètre différent. Santé publique France indique, dans sa page « Cancers » mise à jour en mars 2025, que les estimations d’incidence 2023 concernent les 19 cancers les plus fréquents et l’ensemble des cancers ; pour les autres localisations et pour la mortalité détaillée par cancer, elle renvoie encore au rapport national 1990-2018 [22]. Les tumeurs malignes du système nerveux central font partie de ces localisations pour lesquelles la dernière série nationale détaillée reste donc 2018. Ce délai n’est pas anormal : les registres français reposent sur des données consolidées, contrôlées puis extrapolées, ce qui privilégie la fiabilité mais retarde la disponibilité des chiffres fins par localisation.
Dans les estimations nationales 1990-2018, les tumeurs malignes du système nerveux central atteignaient 3 280 hommes et 2 606 femmes en 2018, soit 5 886 nouveaux cas estimés en France métropolitaine [1]. Les décès estimés la même année étaient de 2 346 chez l’homme et 1 782 chez la femme, soit 4 128 décès [1]. Le taux d’incidence standardisé monde était de 6,7 pour 100 000 hommes et 4,5 pour 100 000 femmes [1]. Ces chiffres placent les tumeurs malignes cérébrales loin derrière les cancers les plus fréquents, comme ceux de la prostate, du sein, du poumon ou du côlon. Mais leur poids médical est disproportionné, car elles entraînent souvent des symptômes neurologiques lourds et touchent des fonctions essentielles.
| Source française disponible en 2026 | Année la plus récente | Ce qu’elle dit pour le SNC | Ce qu’elle ne dit pas |
|---|---|---|---|
| Rapport Francim/Santé publique France/INCa/HCL | 2018 | Incidence et mortalité détaillées des tumeurs malignes du SNC ; 5 886 nouveaux cas et 4 128 décès estimés en 2018 | Ne donne pas une observation 2023 ou 2025 par localisation SNC |
| Panorama des cancers en France 2025 | 2022 pour la mortalité, 2023 pour l’incidence tous cancers | Mortalité standardisée en hausse pour le SNC entre 2012 et 2022 : +1,4 %/an chez les femmes et +1,2 %/an chez les hommes | Ne fournit pas une nouvelle incidence nationale détaillée 2023 des tumeurs cérébrales adultes |
| Analyse française Bauchet et al., 2025 | Estimations 2024 | Incidence estimée de tous les gliomes : 6,6/100 000 personnes-années ; gliomes diffus IDH-mutés adultes : 1/100 000 personnes-années | Ne couvre pas l’ensemble des tumeurs cérébrales, bénignes et malignes |
La hausse du nombre de cas est donc réelle dans la série officielle détaillée : entre 1990 et 2018, le nombre annuel de nouveaux cas de tumeurs malignes du système nerveux central a augmenté de 93 % chez l’homme et de 95 % chez la femme [1]. Le signal reste cohérent avec les données plus récentes de mortalité, puisque le Panorama des cancers 2025 identifie le système nerveux central parmi les rares localisations dont la mortalité standardisée augmente encore entre 2012 et 2022, contrairement à la tendance globale de baisse de la mortalité par cancer [21]. Mais le rapport français précise que l’augmentation d’incidence 1990-2018 est liée pour environ moitié à l’évolution démographique, c’est-à-dire l’augmentation et le vieillissement de la population, et pour environ moitié à une hausse des taux standardisés [1]. Cette dernière ne doit pas être lue automatiquement comme la preuve d’une cause environnementale nouvelle : elle peut aussi intégrer des évolutions de diagnostic, de codage, de confirmation histologique et de classification.
Le taux d’incidence standardisé, qui corrige partiellement l’effet de l’âge, a augmenté de 0,8 % par an chez l’homme et 0,6 % par an chez la femme entre 1990 et 2018 [1]. Cette progression reste modérée, mais elle invite à ne pas réduire la hausse à un simple artefact démographique.

Pourquoi a-t-on l’impression qu’il y en a plus ?
Plusieurs mécanismes se superposent. Le premier est le vieillissement. Les tumeurs cérébrales malignes, en particulier les glioblastomes, deviennent plus fréquentes avec l’âge. Une population plus âgée produit donc mécaniquement plus de cas, même si le risque individuel à âge égal restait stable [1] [13].
Le deuxième est diagnostique. L’IRM cérébrale est devenue plus disponible, plus performante et plus souvent prescrite. Des lésions autrefois invisibles ou diagnostiquées tardivement sont aujourd’hui repérées plus tôt. Cela concerne autant des tumeurs malignes que des tumeurs bénignes ou à évolution lente, parfois découvertes fortuitement lors d’un bilan de céphalées, de vertiges ou de traumatisme [5].
Le troisième est anatomopathologique. En France, la French Brain Tumor DataBase a montré l’importance d’un enregistrement national prospectif des tumeurs primitives du système nerveux central avec diagnostic histologique. Entre 2004 et 2008, cette base a recensé 25 756 nouveaux cas confirmés histologiquement, dont 48,9 % de gliomes, 28,8 % de méningiomes, 8,4 % de tumeurs des gaines nerveuses et 3,2 % de lymphomes [2].
Le quatrième est moléculaire. Les examens de biologie tumorale distinguent désormais des tumeurs autrefois classées ensemble. Cela améliore la précision du diagnostic, mais complique les comparaisons historiques. Une partie de ce que l’on appelle « augmentation » peut donc refléter un changement de nomenclature, de sensibilité diagnostique et de codage [11] [12].
À retenir : La hausse observée n’est pas un mirage, mais elle ne prouve pas à elle seule l’apparition d’une cause nouvelle unique. Elle correspond à un mélange de vieillissement, d’amélioration du diagnostic, de reclassification moléculaire et, pour certaines tumeurs malignes, d’augmentation modérée du risque standardisé.
Le cas particulier du glioblastome : la tumeur qui concentre l’inquiétude
Le glioblastome est une tumeur gliale diffuse de grade 4, aujourd’hui définie chez l’adulte par un profil IDH-wildtype dans la classification OMS 2021 [12]. C’est la tumeur cérébrale primitive maligne la plus emblématique, car elle associe croissance rapide, infiltration du tissu cérébral et récidive fréquente malgré les traitements.
En France, les glioblastomes confirmés histologiquement représentaient environ 3 481 nouveaux cas en 2018, dont 2 003 hommes et 1 478 femmes [1]. Le taux d’incidence standardisé monde était de 3,7 pour 100 000 hommes et 2,3 pour 100 000 femmes [1]. Entre 1990 et 2018, le nombre annuel de cas a été multiplié par plus de quatre, avec une hausse du taux standardisé de 3,6 % par an chez l’homme et 3,3 % par an chez la femme [1]. Ce chiffre est important, mais il ne doit pas être présenté comme une explosion biologique simple : il reflète probablement à la fois une augmentation réelle des diagnostics et des évolutions majeures de l’imagerie, de la confirmation histologique chez les sujets âgés et de la classification.
Ces chiffres doivent être lus avec prudence. La confirmation histologique est devenue plus fréquente, y compris chez des patients âgés autrefois non biopsiés, et les critères de classification ont évolué. Mais la tendance française suggère bien une hausse notable des glioblastomes diagnostiqués, particulièrement chez les personnes âgées [1].
Le pronostic reste sévère. Dans une étude populationnelle française portant sur tous les glioblastomes nouvellement diagnostiqués et confirmés histologiquement en 2008, l’âge médian était de 64 ans et la survie globale médiane était de 11,2 mois [3]. Les patients recevant la radiochimiothérapie concomitante avec témozolomide avaient une survie médiane de 16,4 mois, et ceux poursuivant au moins six cycles adjuvants atteignaient 25,5 mois, ce qui reflète aussi une sélection de patients en meilleur état général [3].
Les fiches françaises de survie confirment la difficulté du problème : pour les glioblastomes confirmés histologiquement, la survie nette standardisée à 5 ans était d’environ 7 % pour les personnes diagnostiquées entre 2010 et 2015 [4]. Il existe une amélioration de la survie à 1 an, mais pas encore de progrès spectaculaire à 5 ou 10 ans [4].
Les autres gliomes : moins médiatiques, mais en pleine transformation
Tous les gliomes ne sont pas des glioblastomes. Les gliomes diffus IDH-mutés touchent souvent des adultes plus jeunes. Ils peuvent évoluer plus lentement, provoquer des crises d’épilepsie inaugurales et rester longtemps compatibles avec une vie active. Mais ils sont généralement considérés comme des tumeurs malignes infiltrantes, capables de progresser ou de se transformer au fil du temps [12] [14].
Une analyse française récente fondée sur la French Brain Tumor DataBase estime pour 2024 l’incidence de l’ensemble des gliomes à 6,6 pour 100 000 personnes-années, et celle des gliomes diffus adultes IDH-mutés à environ 1 pour 100 000 personnes-années [14]. Les incidences des grades 2, 3 et 4 IDH-mutés étaient respectivement estimées à 0,5, 0,3 et 0,2 pour 100 000 personnes-années [14].
La grande nouveauté thérapeutique est le vorasidenib, un inhibiteur oral pénétrant le cerveau et ciblant les enzymes IDH1 et IDH2 mutées. Dans l’essai de phase 3 INDIGO, publié dans le New England Journal of Medicine, 331 patients avec gliome de grade 2 IDH-muté, résiduel ou récidivant après chirurgie et sans traitement antérieur par radiothérapie ou chimiothérapie, ont reçu vorasidenib ou placebo [7]. La survie sans progression médiane était de 27,7 mois avec vorasidenib contre 11,1 mois avec placebo, avec un hazard ratio de 0,39 [7].
Les données complémentaires publiées en 2025 dans The Lancet Oncology confirment le bénéfice : la survie sans progression n’était pas atteinte avec vorasidenib contre 11,4 mois avec placebo, et le traitement réduisait la croissance tumorale tout en améliorant le contrôle des crises, sans effet négatif observé sur la qualité de vie ou la neurocognition dans l’analyse rapportée [8]. Les effets indésirables hépatiques imposent toutefois une surveillance biologique, avec une élévation des ALAT de grade 3 ou plus rapportée chez environ 10 % des patients dans les données 2025 [8].
La FDA a approuvé le vorasidenib le 6 août 2024 pour les adultes et enfants de 12 ans ou plus avec astrocytome ou oligodendrogliome de grade 2 porteur d’une mutation IDH1 ou IDH2 susceptible, après chirurgie [9]. L’Agence européenne des médicaments indique que Voranigo a reçu une autorisation de mise sur le marché valide dans l’Union européenne le 17 septembre 2025. L’indication européenne concerne une population sélectionnée : patients adultes ou adolescents de 12 ans ou plus, pesant au moins 40 kg, avec astrocytome ou oligodendrogliome de grade 2 IDH-muté, essentiellement non rehaussé, après chirurgie seule et sans besoin immédiat de radiothérapie ou de chimiothérapie [15].
Accessibilité réelle : Le vorasidenib ne concerne pas tous les gliomes, encore moins tous les glioblastomes. Il s’adresse à une sous-population précise de gliomes de grade 2 IDH-mutés, dans une fenêtre clinique où l’on cherche à retarder la radiothérapie ou la chimiothérapie.
Les méningiomes : fréquents, souvent bénins, parfois problématiques
Les méningiomes naissent des méninges, les enveloppes du cerveau et de la moelle. Ils sont parmi les tumeurs intracrâniennes primitives les plus fréquentes, et beaucoup sont de grade 1, donc bénins au sens histologique [5]. Le mot « bénin » doit cependant être manié avec tact : une tumeur bénigne située au mauvais endroit peut comprimer un nerf optique, le tronc cérébral ou des sinus veineux, et devenir cliniquement sérieuse.
Les recommandations EANO 2021 rappellent qu’un méningiome asymptomatique, découvert fortuitement, notamment chez une personne âgée, peut relever d’une stratégie de surveillance par IRM, parfois appelée « watch-and-scan » [5]. En revanche, une tumeur symptomatique, évolutive ou menaçant une structure neurologique relève souvent de la chirurgie. Une résection complète incluant l’attache durale peut être curative dans de nombreux cas [5].
Lorsque la chirurgie est impossible, incomplète ou risquée, la radiochirurgie stéréotaxique ou la radiothérapie fractionnée peuvent contrôler certaines tumeurs. Les traitements systémiques restent en revanche décevants. Les données les plus modestement favorables concernent des approches anti-angiogéniques ou multikinases, mais aucun traitement systémique standard n’est établi pour les méningiomes récidivants ou agressifs [5].
La question des progestatifs mérite d’être citée. En France, l’ANSM a fortement alerté sur le risque de méningiome associé à certains progestatifs puissants et prolongés, notamment l’acétate de cyprotérone, l’acétate de nomégestrol et l’acétate de chlormadinone [16]. Ce point est important, car il s’agit d’un facteur de risque médicamenteux identifié et potentiellement modifiable, même si tous les méningiomes ne sont évidemment pas liés à ces traitements.
Les tumeurs hypophysaires, schwannomes et autres tumeurs bénignes
Les adénomes hypophysaires, désormais souvent désignés comme tumeurs neuroendocrines hypophysaires dans les classifications spécialisées, sont fréquents et très hétérogènes. Certains sécrètent une hormone, par exemple prolactine, hormone de croissance ou ACTH ; d’autres sont non fonctionnels et se révèlent par un effet de masse sur le chiasma optique ou par une insuffisance hypophysaire. Leur traitement associe selon les cas surveillance, traitement médical, chirurgie transsphénoïdale et radiothérapie.
Les schwannomes vestibulaires, anciennement appelés neurinomes de l’acoustique, naissent du nerf vestibulocochléaire. Ils peuvent provoquer baisse de l’audition, acouphènes ou troubles de l’équilibre. Là encore, la stratégie dépend de la taille, de la croissance, de l’âge, de l’audition restante et des symptômes : surveillance, radiochirurgie ou chirurgie.
Ces tumeurs expliquent une partie du décalage entre le vécu des patients et les statistiques de cancer. Beaucoup de personnes disent avoir « une tumeur au cerveau » alors que leur tumeur n’est pas un cancer agressif. Cette distinction ne minimise pas l’angoisse ni les symptômes, mais elle évite une confusion pronostique majeure.
Les lymphomes primitifs du système nerveux central
Le lymphome primitif du système nerveux central est une tumeur maligne rare, souvent agressive, qui naît dans le cerveau, les yeux, les méninges ou la moelle sans maladie systémique initiale évidente. Il touche notamment des patients âgés ou immunodéprimés, mais peut aussi survenir chez des personnes immunocompétentes.
Les recommandations EANO actualisées soulignent que le traitement repose sur des protocoles contenant du méthotrexate à haute dose, souvent associés à d’autres molécules, avec consolidation par autogreffe de cellules souches chez les patients suffisamment jeunes et en état de la recevoir [17]. Chez les sujets âgés, la stratégie doit être adaptée pour préserver autant que possible la cognition, l’autonomie et la qualité de vie [17].
Ce lymphome illustre bien la neuro-oncologie moderne : il ne suffit pas de « traiter une masse ». Il faut concilier contrôle tumoral, toxicité neurologique, fragilité du patient et risque de séquelles cognitives.
Les métastases cérébrales : les tumeurs cérébrales les plus fréquentes en pratique oncologique
Chez l’adulte, les métastases cérébrales sont plus fréquentes que les tumeurs cérébrales primitives malignes. Elles surviennent surtout dans les cancers du poumon, du sein, du mélanome, du rein et dans d’autres cancers avancés [10]. Leur pronostic dépend beaucoup du cancer d’origine, du nombre de lésions, de l’existence d’une maladie extracrânienne contrôlée, et des traitements systémiques disponibles.
Les recommandations EANO-ESMO 2021 insistent sur l’approche multidisciplinaire. La chirurgie peut être indiquée devant une lésion unique volumineuse ou symptomatique. La radiochirurgie stéréotaxique permet de traiter une ou plusieurs lésions avec précision, en limitant l’irradiation du reste du cerveau. La radiothérapie encéphalique totale garde une place dans certaines situations, mais son usage a diminué lorsque des options plus focales ou systémiques sont pertinentes [10].
Les progrès majeurs viennent aussi des traitements systémiques. Dans certains cancers du poumon avec mutation EGFR ou réarrangement ALK, dans des cancers du sein HER2-positifs, ou dans des mélanomes sensibles à l’immunothérapie ou aux thérapies ciblées, le contrôle intracrânien s’est amélioré. Ce progrès est réel, mais très dépendant du profil moléculaire de la tumeur initiale [10].
Téléphones portables, environnement, pesticides : que peut-on dire sans surinterpréter ?
La recherche de causes environnementales est légitime. Mais pour les tumeurs cérébrales, les facteurs de risque établis restent peu nombreux. L’irradiation ionisante est un facteur reconnu, en particulier pour certains méningiomes et gliomes secondaires. Des syndromes génétiques rares augmentent aussi le risque : neurofibromatoses, Li-Fraumeni, Lynch/Turcot, sclérose tubéreuse, selon les entités [5] [13]. L’immunodépression augmente le risque de certains lymphomes du système nerveux central [17].
La question des téléphones portables est plus médiatique. Les radiofréquences avaient été classées en 2011 par le Centre international de recherche sur le cancer comme « peut-être cancérogènes pour l’homme » (groupe 2B), principalement par prudence devant certaines données alors discutées. Depuis, plusieurs grandes études et revues systématiques n’ont pas confirmé de lien robuste avec gliome, méningiome ou neurinome acoustique [18] [19]. L’étude COSMOS, publiée en 2024, n’a pas retrouvé d’association entre l’usage cumulé du téléphone mobile et le risque de gliome, méningiome ou neurinome acoustique [18].
Cela ne signifie pas que tout risque environnemental est exclu. Cela signifie que, pour expliquer la hausse française observée, les données actuelles ne permettent pas d’incriminer simplement les téléphones portables. La réalité est probablement plus prosaïque : âge, diagnostic, classifications, facteurs spécifiques à certaines tumeurs, et peut-être expositions encore mal quantifiées.
| Facteur | Niveau de preuve pratique | Commentaire |
|---|---|---|
| Âge | Élevé | Le risque de nombreuses tumeurs cérébrales augmente avec l’âge. |
| Irradiation ionisante | Élevé | Facteur reconnu, notamment pour méningiomes et certains gliomes secondaires. |
| Prédispositions génétiques rares | Élevé mais rares | NF2, Li-Fraumeni, Lynch/Turcot, neurofibromatoses selon les tumeurs. |
| Progestatifs puissants prolongés | Élevé pour certains méningiomes | Signal bien documenté en France pour plusieurs progestatifs [16]. |
| Téléphones portables | Non démontré à ce jour | Les données épidémiologiques récentes n’ont pas confirmé d’association robuste [18] [19]. |
| Pesticides et expositions professionnelles | Hypothèses selon contextes | Sujet complexe, résultats variables, pas d’explication unique établie. |
Diagnostic en 2026 : imagerie, chirurgie et biologie moléculaire
Le diagnostic commence souvent par une IRM cérébrale avec injection de gadolinium, complétée selon les cas par des séquences avancées : perfusion, spectroscopie, diffusion, tractographie. L’imagerie donne des indices, mais elle ne remplace pas toujours le diagnostic tissulaire.
La chirurgie a plusieurs objectifs. Elle permet de réduire la masse tumorale, de soulager une compression, d’obtenir un diagnostic histologique et moléculaire, et parfois de prolonger la survie. Dans les gliomes, l’enjeu est de retirer le maximum de tumeur tout en préservant les fonctions neurologiques. Cela explique le recours à la neuronavigation, au monitoring peropératoire, à l’imagerie fonctionnelle et parfois à la chirurgie éveillée.
La biologie moléculaire est devenue centrale. La mutation IDH, la codélétion 1p/19q, la méthylation du promoteur MGMT, les altérations TERT, EGFR ou +7/-10, et parfois le profil de méthylation de l’ADN orientent le diagnostic, le pronostic et les traitements [11] [12]. Le cerveau est un organe délicat ; la précision moléculaire évite donc de traiter trop, trop tôt, ou mal.
Traitements actuels : une stratégie de plus en plus personnalisée
Le traitement des tumeurs cérébrales repose sur quatre piliers : chirurgie, radiothérapie, traitements systémiques et soins de support. Ces piliers sont combinés différemment selon la tumeur.
Pour le glioblastome, le standard historique chez les patients éligibles associe chirurgie maximale sûre, radiothérapie et témozolomide, avec adaptations selon l’âge, l’état général et le statut MGMT. Les progrès restent modestes, malgré de nombreux essais. Des approches comme les champs électriques alternatifs, l’immunothérapie, les vaccins tumoraux, les virus oncolytiques et les thérapies ciblées sont explorées, mais aucune n’a encore transformé le pronostic général comme on l’espérait il y a dix ans [6] [20].
Pour les gliomes IDH-mutés de bas grade, la discussion est devenue plus fine. On peut parfois surveiller après chirurgie, parfois proposer radiothérapie et chimiothérapie, et désormais, pour certains patients, envisager un traitement ciblé par inhibiteur d’IDH selon l’indication réglementaire, l’accès local et le profil clinique [7] [8] [9] [15].
Pour les méningiomes, la chirurgie et la radiothérapie restent les outils principaux. Pour les métastases cérébrales, la radiochirurgie et les traitements systémiques modernes ont changé le paysage. Pour les lymphomes primitifs du SNC, la chimiothérapie à base de méthotrexate haute dose demeure le socle [5] [10] [17].
Ce qui aide aujourd’hui, même quand le traitement curatif n’est pas possible : La prise en charge neurologique ne se résume pas à l’oncologie. Le contrôle des crises, la corticothérapie raisonnée, la prévention thromboembolique, la rééducation, l’orthophonie, la neuropsychologie, le soutien social et les soins palliatifs précoces peuvent changer concrètement la qualité de vie.
Pronostic : impossible à résumer en une phrase
Le pronostic d’une tumeur cérébrale dépend de nombreux paramètres : type histologique, grade OMS, marqueurs moléculaires, âge, état général, symptômes neurologiques, qualité de la résection, réponse à la radiothérapie ou à la chimiothérapie, et accès à une équipe spécialisée.
| Pathologie | Évolution typique | Pronostic général | Traitements principaux |
|---|---|---|---|
| Méningiome grade 1 | Souvent lent | Souvent favorable si contrôlable localement | Surveillance, chirurgie, radiochirurgie/radiothérapie |
| Gliome IDH-muté grade 2 | Lent mais infiltrant | Variable, souvent années | Chirurgie, surveillance, radio/chimiothérapie, vorasidenib dans certains cas |
| Oligodendrogliome IDH-muté 1p/19q codélété | Souvent chimiosensible | Souvent meilleur que les astrocytomes de même grade | Chirurgie, radiothérapie, chimiothérapie selon risque |
| Glioblastome IDH-wildtype | Rapide, récidivant | Défavorable, survie à 5 ans faible | Chirurgie, radiothérapie, témozolomide, essais cliniques |
| Lymphome primitif du SNC | Agressif mais chimiosensible | Variable selon âge et réponse | Méthotrexate haute dose, combinaisons, consolidation |
| Métastases cérébrales | Dépend du cancer initial | Très variable | Chirurgie, radiochirurgie, radiothérapie, traitements systémiques |
Il faut donc éviter deux pièges. Le premier serait d’annoncer une catastrophe uniforme : toutes les tumeurs cérébrales ne sont pas des glioblastomes. Le second serait de promettre une révolution imminente : pour les tumeurs les plus agressives, les progrès sont réels mais lents.
Les perspectives pour les prochaines années
Les progrès attendus se situent dans plusieurs directions. La première est la médecine moléculaire. L’exemple du vorasidenib montre qu’un sous-groupe bien défini peut bénéficier d’un traitement ciblé efficace, à condition de choisir le bon patient, au bon moment, avec le bon biomarqueur [7] [8].
La deuxième est l’amélioration des essais cliniques. Les anciennes études mélangeaient parfois des tumeurs biologiquement différentes. La classification OMS 2021 devrait rendre les essais plus homogènes, donc plus lisibles [11] [12].
La troisième est l’imagerie quantitative. L’intelligence artificielle pourrait aider à segmenter les tumeurs, suivre leur volume ou estimer certains marqueurs, mais elle reste un outil d’aide à valider rigoureusement, non un substitut à la décision médicale.
La quatrième est l’immunothérapie. Les résultats dans le glioblastome ont été décevants par rapport aux succès observés dans le mélanome ou certains cancers du poumon. Le cerveau, la barrière hémato-encéphalique, l’immunosuppression locale et l’hétérogénéité tumorale rendent la tâche difficile. Les vaccins personnalisés, les cellules CAR-T et les virus oncolytiques restent des pistes sérieuses, mais encore en évaluation.
La cinquième est la qualité de vie. Dans les tumeurs cérébrales, gagner quelques mois n’a pas la même signification selon que ces mois sont vécus avec autonomie, parole, marche et mémoire préservées. Les critères neurocognitifs, les crises d’épilepsie, la fatigue, l’emploi, la conduite automobile et la vie familiale doivent donc prendre plus de place dans les essais.
À lire aussi sur Okimydoc : pour replacer ces questions dans la neurologie générale, la rubrique rassemble d’autres articles sur les maladies du cerveau. Deux prolongements restent crédibles sans confondre les pathologies : , pour les enjeux de biomarqueurs et d’essais thérapeutiques, et , pour replacer prudemment l’intelligence artificielle dans le champ neurologique.
Alors, y a-t-il vraiment une épidémie de tumeurs cérébrales ?
Non, si par « épidémie » on entend une explosion brutale liée à une cause unique clairement identifiée. Les données françaises ne justifient pas ce raccourci. Oui, si l’on parle d’une augmentation documentée du nombre de cas diagnostiqués, particulièrement visible pour les tumeurs malignes du système nerveux central et les glioblastomes confirmés histologiquement dans la série officielle 1990-2018 [1]. En 2026, les données françaises plus récentes ne contredisent pas cette prudence : le Panorama des cancers 2025 signale encore une hausse de la mortalité standardisée pour le SNC entre 2012 et 2022, tandis que les estimations contemporaines sur les gliomes restent spécialisées et ne remplacent pas une incidence nationale exhaustive de toutes les tumeurs cérébrales adultes [14] [21] [22].
La bonne formulation serait donc : en France, les tumeurs cérébrales malignes sont plus souvent diagnostiquées qu’il y a trente ans ; cette augmentation est en partie expliquée par le vieillissement et les progrès diagnostiques, mais une hausse des taux standardisés est également observée pour certaines entités, sans cause unique démontrée à ce jour [1]. Il existe des signaux français plus récents, notamment sur la mortalité 2012-2022 et sur les gliomes diffus IDH-mutés estimés en 2024, mais pas encore de nouvelle série nationale officielle 2023-2025 donnant, pour toutes les tumeurs cérébrales adultes, le même niveau de détail que le rapport 1990-2018 [14] [21] [22].
Pour les patients, le message important est double. D’un côté, le diagnostic de tumeur cérébrale reste une situation sérieuse qui doit être prise en charge dans une filière spécialisée, idéalement en réunion de concertation pluridisciplinaire de neuro-oncologie. De l’autre, le mot « tumeur cérébrale » ne prédit pas à lui seul l’avenir : il peut désigner une lésion bénigne surveillée pendant des années, un gliome de bas grade accessible à une stratégie différée, une métastase sensible à une thérapie ciblée, ou un glioblastome nécessitant une prise en charge rapide.
La neuro-oncologie de 2026 n’a pas encore gagné toutes ses batailles. Mais elle est sortie de l’époque où l’on classait les tumeurs cérébrales presque uniquement au microscope. Elle entre dans une médecine plus précise, plus moléculaire et plus attentive à la qualité de vie. C’est un progrès réel, même s’il reste, pour les tumeurs les plus agressives, encore insuffisant.
Références
[1] Santé publique France, Francim, Hospices civils de Lyon, Institut national du cancer. Estimations nationales de l’incidence et de la mortalité par cancer en France métropolitaine entre 1990 et 2018. Volume 1 : tumeurs solides. 2019.
[2] Rigau V, Zouaoui S, Mathieu-Daudé H, et al. French Brain Tumor DataBase: 5-year histological results on 25,756 cases. Brain Pathology. 2011;21(6):633-644.
[3] Fabbro-Peray P, Zouaoui S, Darlix A, et al. Association of patterns of care, prognostic factors, and use of radiotherapy-temozolomide therapy with survival in patients with newly diagnosed glioblastoma: a French national population-based study. Journal of Neuro-Oncology. 2019;142:91-101.
[4] Santé publique France, Francim, Hospices civils de Lyon, Institut national du cancer. Survie des personnes atteintes de cancer en France métropolitaine 1989-2018 : système nerveux central — glioblastomes. 2021.
[5] Goldbrunner R, Stavrinou P, Jenkinson MD, et al. EANO guideline on the diagnosis and management of meningiomas. Neuro-Oncology. 2021;23(11):1821-1834.
[6] Weller M, van den Bent M, Preusser M, et al. EANO guidelines on the diagnosis and treatment of diffuse gliomas of adulthood. Nature Reviews Clinical Oncology. 2021;18:170-186.
[7] Mellinghoff IK, van den Bent MJ, Blumenthal DT, et al. Vorasidenib in IDH1- or IDH2-mutant low-grade glioma. New England Journal of Medicine. 2023;389:589-601.
[8] Cloughesy TF, Mellinghoff IK, van den Bent MJ, et al. Vorasidenib in IDH1-mutant or IDH2-mutant low-grade glioma (INDIGO): secondary and exploratory endpoints from a randomised, double-blind, placebo-controlled, phase 3 trial. The Lancet Oncology. 2025.
[9] U.S. Food and Drug Administration. FDA approves vorasidenib for Grade 2 astrocytoma or oligodendroglioma with a susceptible IDH1 or IDH2 mutation. 6 août 2024.
[10] Le Rhun E, Guckenberger M, Smits M, et al. EANO–ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up of patients with brain metastasis from solid tumours. Annals of Oncology. 2021;32(11):1332-1347.
[11] Louis DN, Perry A, Wesseling P, et al. The 2021 WHO Classification of Tumors of the Central Nervous System: a summary. Neuro-Oncology. 2021;23(8):1231-1251.
[12] Berghoff AS, Brastianos PK, Towbin AJ, et al. World Health Organization 2021 Classification of Central Nervous System Tumors and Implications for Therapy for Adult-Type Gliomas: A Review. JAMA Oncology. 2022;8(10):1493-1501.
[13] Ostrom QT, Francis SS, Barnholtz-Sloan JS. Epidemiology of brain and other CNS tumors. Current Neurology and Neuroscience Reports. 2021;21:68.
[14] Bauchet L, et al. Epidemiological analysis of adult-type diffuse lower-grade gliomas and incidence and prevalence estimates of diffuse IDH-mutant gliomas in France. Neurochirurgie. 2025. PMID: 39710298.
[15] European Medicines Agency. Voranigo (vorasidenib) — EPAR. Autorisation de mise sur le marché valide dans l’Union européenne le 17 septembre 2025 ; page publiée le 26 septembre 2025.
[16] Agence nationale de sécurité du médicament et des produits de santé (ANSM). Progestatifs et risque de méningiome : informations et recommandations.
[17] Hoang-Xuan K, Deckert M, Ferreri AJM, et al. European Association of Neuro-Oncology (EANO) guidelines for treatment of primary central nervous system lymphoma (PCNSL). Neuro-Oncology. 2023;25(1):37-53.
[18] Feychting M, et al. Mobile phone use and brain tumour risk — COSMOS, a prospective cohort study. Environment International. 2024.
[19] Karipidis K, et al. The effect of exposure to radiofrequency fields on cancer risk in the general and working population: a systematic review of human observational studies. Environment International. 2024.
[20] Stupp R, Mason WP, van den Bent MJ, et al. Radiotherapy plus concomitant and adjuvant temozolomide for glioblastoma. New England Journal of Medicine. 2005;352:987-996.
[21] Institut national du cancer. Panorama des cancers en France — édition 2025. 2025.
[22] Santé publique France. Cancers. Page mise à jour le 21 mars 2025.
Article rédigé par le Dr Michel Bensadoun, L’auteur ne déclare aucun conflit d’intérêts concernant cet article.
Note : Cet article a été rédigé avec l’aide de l’intelligence artificielle, notamment pour l’assistance à la rédaction et à l’illustration. Le contenu a été soigneusement relu, validé et complété par l’auteur pour garantir sa fiabilité et sa pertinence.
Important : Cet article n’a pas vocation à remplacer une consultation médicale. Chaque situation est unique et nécessite une prise en charge individualisée.


Leave a Comment