Asthme : une pathologie très fréquente
L’asthme, affection respiratoire chronique touchant aussi bien les enfants que les adultes, se manifeste par des épisodes récurrents de difficultés respiratoires, de toux et de sifflements thoraciques. Malgré sa fréquence, cette pathologie reste insuffisamment traitée chez un certain nombre de patients, entraînant des répercussions significatives sur leur qualité de vie.
Une prise en charge rapide et adaptée est cruciale pour permettre aux personnes asthmatiques de retrouver une existence normale. Le diagnostic précoce, essentiel à la gestion efficace de l’asthme, repose sur l’identification des symptômes caractéristiques, complétée par divers tests et examens.
Une fois le diagnostic posé, une stratégie thérapeutique personnalisée, associant traitement médicamenteux et conseils pratiques, vise à contrôler les symptômes et à réduire le risque d’exacerbations.
Ce cadre de prise en charge souligne l’importance d’une collaboration étroite entre patients et professionnels de santé pour optimiser le traitement de l’asthme et améliorer le quotidien des personnes affectées.
Qu’est-ce que l’asthme ?
L’asthme est une maladie respiratoire chronique caractérisée par des crises de gêne respiratoire, avec un impact significatif sur la qualité de vie des patients. Sa surveillance épidémiologique, la définition de politiques de prévention, et l’information des professionnels et du grand public sont cruciales dans sa gestion.
Crise d’asthme et gêne respiratoire
L’asthme se manifeste par des épisodes de dyspnée
- La dyspnée désigne une sensation de difficulté respiratoire ou de manque d’air. C’est un symptôme courant dans diverses conditions médicales, notamment les maladies cardiaques et respiratoires. La dyspnée peut survenir lors d’un effort physique, mais aussi au repos dans des cas plus sévères, impactant significativement la qualité de vie des personnes affectées.
Ces épisodes illustrent une réaction inflammatoire des voies respiratoires. Cette maladie, connue depuis l’Antiquité, a été décrite avec précision au cours des siècles, avec des évolutions significatives dans la compréhension de ses mécanismes et de son traitement au 20ème siècle.
Statistiques et prévalence :
Selon les enquêtes nationales de santé en milieu scolaire en France, la prévalence des symptômes évocateurs d’asthme
- Chez les enfants varie de 10 % à 16 % selon le niveau scolaire, avec une augmentation des sifflements et de la toux sèche nocturne observée au cours du temps.
- Chez l’adulte, une enquête décennale a révélé que 44 % des personnes de 15 ans et plus ont déclaré avoir eu une crise d’asthme au cours des 12 derniers mois, avec une prévalence de l’asthme actuel estimée à 60 %.
Une évolution dans la définition de l’asthme actuel montre
une prévalence tous âges confondus à 5,8 % en 1998,
augmentant à 6,7 % en 2006.
L’asthme professionnel montre une incidence plus élevée dans les secteurs agricoles et alimentaires, avec des agents étiologiques fréquents comme la farine et divers produits chimiques.
Des disparités territoriales sont également observées dans les taux d’hospitalisation pour asthme en France, ainsi qu’une tendance à l’augmentation des hospitalisations chez les enfants depuis 2004, malgré une diminution de la mortalité par asthme entre 2000 et 2014.
Ces données soulignent l’importance de la surveillance continue de l’asthme, l’amélioration des stratégies de prévention, et la nécessité d’une prise en charge adaptée pour réduire l’impact de cette maladie sur la population.
Comment savoir si je fais de l’asthme ?
Pour diagnostiquer l’asthme et distinguer cette maladie d’autres affections respiratoires, il est crucial de reconnaître ses symptômes typiques et de recourir à divers tests et examens diagnostiques.
L’asthme peut être révélé à travers des signes plus ou moins discrets, ou à travers une crise typique
Crises d’asthme :
Une crise d’asthme typique se caractérise par une soudaine difficulté à respirer, accompagnée de plusieurs symptômes clés. Lors d’une crise, les voies respiratoires se rétrécissent, et produisent un excès de mucus, ce qui rend la respiration difficile. Voici les principaux éléments d’une crise d’asthme :
- Sifflements respiratoires : Un son aigu s’entend généralement lors de l’expiration, dû au rétrécissement des voies respiratoires.
- Oppression thoracique : Sensation de pression ou de serrement dans la poitrine.
- Toux : Particulièrement fréquente la nuit ou tôt le matin, la toux peut être sèche ou peut produire du mucus.
- Essoufflement : Difficulté à respirer, qui peut s’aggraver lors d’un effort physique ou au repos, selon la gravité de la crise.
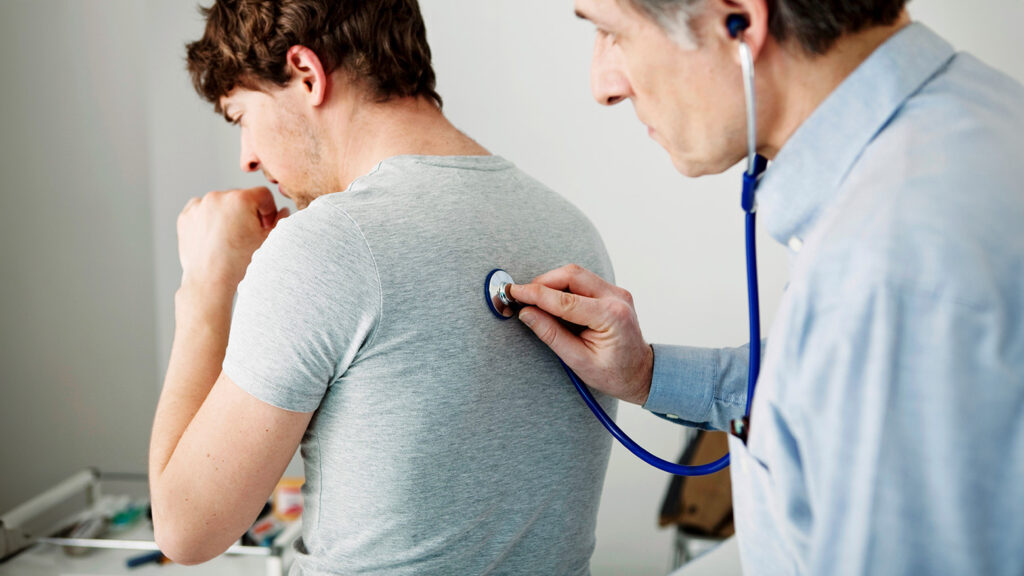
Le diagnostic clinique
Les principaux symptômes de l’asthme incluent la toux, les sifflements respiratoires, l’oppression thoracique, et les dyspnées, souvent aggravés la nuit ou tôt le matin. De la toux déclenchée par le sport, une activité physique. Ces manifestations peuvent varier d’une personne à l’autre et fluctuer en intensité au fil du temps.
L’existence d’une histoire personnelle ou familiale d’atopie, d’eczéma, de rhinoconjonctivite allergique ou d’allergies alimentaires peut aussi être un indice en faveur d’un diagnostic d’asthme.
A l’examen clinique, le médecin va entendre des sifflements très caractéristiques à l’auscultation. Le soulagement par un bronchodilatateur est aussi un bon signe diagnostic.
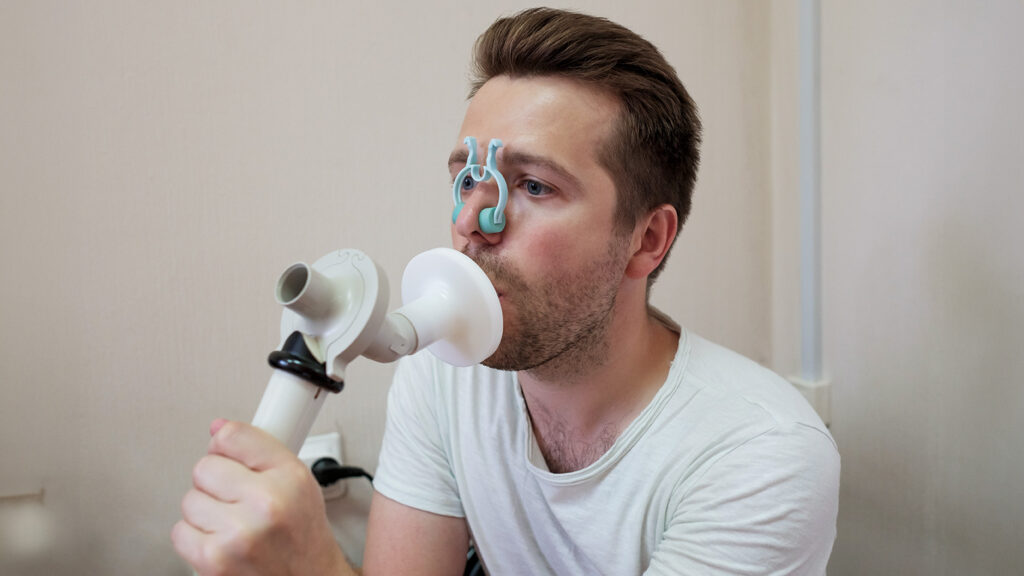
Tests et examens diagnostiques :
- Explorations fonctionnelles respiratoires (EFR) : Les EFR, incluant la mesure de la capacité spirométrique, sont essentielles pour évaluer la fonction pulmonaire. Elles permettent de mesurer l’obstruction bronchique et sa réversibilité après administration de bronchodilatateurs.
- Test de réversibilité : Ce test mesure l’amélioration de la fonction pulmonaire après inhalation de bronchodilatateurs. Une amélioration significative des volumes et débits respiratoires confirme la présence d’un asthme réversible. Voir notre article sur les EFR
- Mesure du NO exhalé (FeNO) : Un taux élevé de monoxyde d’azote dans l’air exhalé peut indiquer une inflammation des voies respiratoires typique de l’asthme.
- Test d’allergie : Les tests cutanés (prick tests) aux pneumallergènes et le dosage des IgE spécifiques peuvent être réalisés pour identifier les allergènes spécifiques responsables de la sensibilisation chez les patients asthmatiques.
- Variabilité du Débit Expiratoire de Pointe (DEP) : La surveillance régulière du DEP, en particulier une variabilité supérieure à 10 % sur 15 jours, peut aider à confirmer le diagnostic d’asthme en montrant une variabilité dans l’obstruction des voies respiratoires.
Est ce bien de l’asthme ? les diagnostics différentiels
Les diagnostics différentiels de l’asthme englobent plusieurs conditions pouvant imiter ses symptômes, rendant ainsi crucial l’examen approfondi des manifestations cliniques pour distinguer l’asthme d’autres pathologies respiratoires.
- Bronchite chronique : Partie de la maladie pulmonaire obstructive chronique (MPOC), elle se caractérise par une toux productive chronique. Contrairement à l’asthme, la bronchite chronique affecte principalement les fumeurs et est moins réversible.
- Emphysème : Également une composante de la MPOC, l’emphysème implique la destruction des alvéoles pulmonaires, conduisant à une difficulté à expirer. Il est habituellement lié au tabagisme à long terme.
- Insuffisance cardiaque congestive : Elle peut provoquer une dyspnée et une fatigue semblables à l’asthme, particulièrement lors d’exercices ou en position allongée, mais elle est généralement associée à d’autres signes d’insuffisance cardiaque.
- Reflux gastro-œsophagien (RGO) : Le RGO peut provoquer une toux chronique et une sensation de brûlure thoracique, parfois confondus avec l’asthme. Toutefois, les symptômes sont souvent liés à l’alimentation et à la position du corps.
- Rhinite allergique et sinusite : Ces conditions peuvent mimer les symptômes de l’asthme, comme la toux et la dyspnée, surtout lorsqu’elles entraînent une obstruction nasale et un post-écoulement nasal.
- Dysfonctionnement des cordes vocales (DCV) : La dysfonction des cordes vocales se caractérise par un rétrécissement anormal des cordes vocales pendant la respiration, créant des symptômes similaires à l’asthme, mais ne répondant pas aux bronchodilatateurs.
- Infections respiratoires : Les infections virales ou bactériennes des voies respiratoires peuvent causer des symptômes aigus semblables à ceux de l’asthme, en particulier chez les enfants.
Le diagnostic précis est essentiel pour distinguer l’asthme d’autres conditions avec des symptômes similaires, permettant ainsi une prise en charge thérapeutique adéquate.
Cela peut nécessiter des tests diagnostiques spécifiques, tels que la spirométrie pour évaluer la fonction pulmonaire, des tests d’allergie, ou des études d’imagerie, en fonction des symptômes présentés et de l’historique médical du patient.
Quelles sont les causes de l’asthme ?
L’asthme résulte d’une interaction complexe entre facteurs génétiques et environnementaux, contribuant à son développement et à sa manifestation clinique.
Facteurs génétiques :
L’asthme a une composante héréditaire significative. Les individus ayant des antécédents familiaux d’asthme ou de maladies allergiques (telles que la rhinite allergique, l’eczéma) ont un risque plus élevé de développer l’asthme.
La prédisposition génétique à l’asthme est liée à plusieurs gènes associés à la régulation du système immunitaire et à la réponse inflammatoire. Toutefois, il n’existe pas un unique gène responsable de l’asthme; plusieurs gènes sont impliqués, chacun contribuant modestement au risque global.
Facteurs environnementaux :
Les facteurs environnementaux jouent un rôle crucial dans le déclenchement et l’aggravation des symptômes chez les personnes génétiquement prédisposées. Parmi eux :
- Allergènes : Les acariens de la poussière, les poils d’animaux, les pollens, et les moisissures peuvent déclencher des réactions allergiques conduisant à l’asthme.
- Pollution de l’air : La fumée du tabac, la pollution extérieure (particules fines, ozone) et intérieure (composés organiques volatils émis par certains matériaux de construction et produits ménagers) peuvent aggraver l’asthme.
- Infections respiratoires : Les infections virales, notamment les rhinovirus responsables du rhume commun, sont reconnues pour provoquer des exacerbations d’asthme, surtout chez les enfants.
- Activité physique : Bien que bénéfique pour la santé en général, l’exercice peut provoquer chez certains individus une forme spécifique d’asthme nommée asthme induit par l’exercice, ou asthme d’effort.
- Conditions de travail : L’exposition à certaines substances chimiques, poussières, ou gaz sur le lieu de travail peut entraîner un asthme professionnel.
- Facteurs alimentaires et obésité : Certains aliments, additifs, et l’obésité sont liés à une augmentation du risque et de la sévérité de l’asthme.
- Stress et émotions : Le stress émotionnel peut également influencer la fréquence et la gravité des symptômes asthmatiques.
L’interaction entre ces facteurs génétiques et environnementaux conduit à l’inflammation chronique des voies respiratoires, caractéristique de l’asthme, affectant la sensibilité des voies aériennes et leur réactivité à divers stimuli.
La prévention de l’exposition à ces facteurs déclenchants, lorsque cela est possible, fait partie intégrante de la gestion de l’asthme.
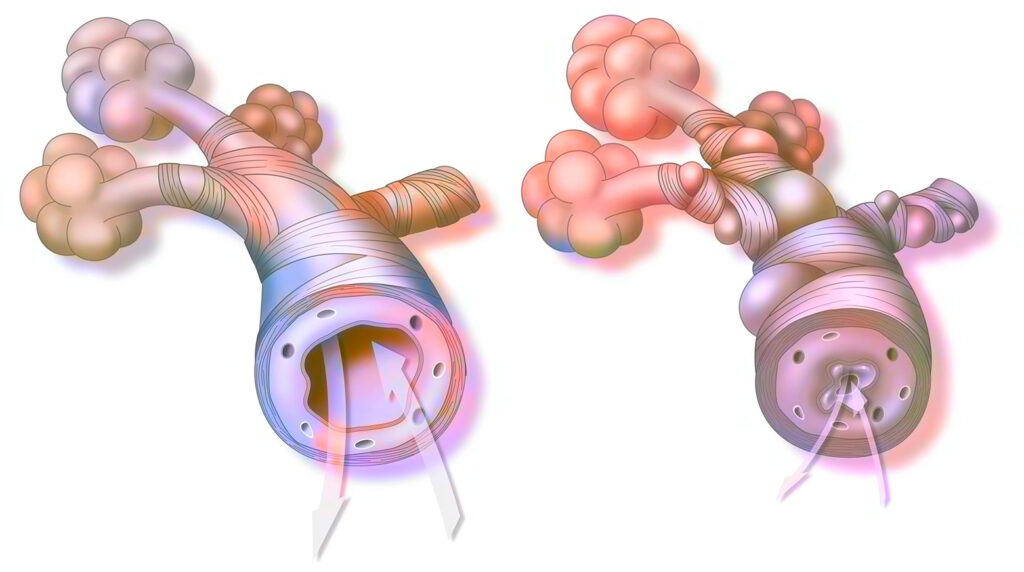
Quels sont les différentes phases de la maladie ?
L’asthme est caractérisé par divers degrés de gravité et peut montrer une variabilité significative selon les saisons et les environnements. Un asthme évolue par crises.
Classification de la gravité de l’asthme :
L’asthme peut être classé selon sa gravité en plusieurs catégories, basées sur la fréquence des symptômes, la fonction pulmonaire, et le besoin en médicaments pour contrôler la maladie.
- Asthme intermittent : Les crises sont présentes moins de 2 fois par semaine pendant la journée ou moins de 2 nuits par mois. La fonction pulmonaire est normale entre les épisodes.
- Asthme léger persistant : Les crises surviennent plus de 2 fois par semaine mais moins d’une fois par jour, et les réveils nocturnes sont plus fréquents.
- Asthme modéré persistant : Les symptômes sont quotidiens, avec des réveils nocturnes plus d’une fois par semaine. L’activité quotidienne peut être affectée.
- Asthme sévère persistant : Les symptômes sont continus, avec des réveils nocturnes fréquents et une limitation significative de l’activité physique.
Variabilité selon les saisons et les environnements :
L’asthme peut varier considérablement en fonction des saisons et de l’exposition à différents environnements, en raison de la présence de divers allergènes et irritants.
- Saisons : La prévalence des symptômes d’asthme peut augmenter pendant certaines saisons en raison de l’exposition à des allergènes spécifiques, tels que le pollen au printemps ou les moisissures en automne. De plus, les infections virales respiratoires, plus courantes en automne et en hiver, peuvent exacerber l’asthme.
- Environnements : Les environnements intérieurs et extérieurs jouent un rôle crucial dans la variabilité de l’asthme. La qualité de l’air intérieur, affectée par les acariens, la moisissure, la fumée du tabac, et les animaux domestiques, peut influencer la fréquence et la sévérité des symptômes. De même, la pollution extérieure, telle que les particules fines et l’ozone, peut aggraver l’asthme.
Cette classification et la reconnaissance de l’impact des facteurs saisonniers et environnementaux sur l’asthme sont essentielles pour une gestion efficace de la maladie, permettant une adaptation des stratégies de traitement pour minimiser l’exposition aux déclencheurs et contrôler les symptômes.
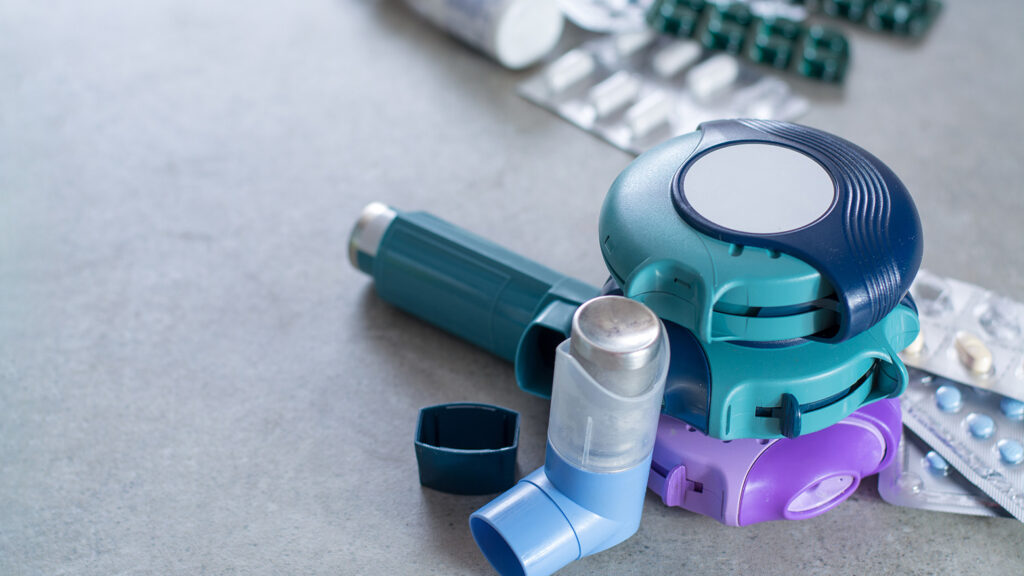
Quels sont les différents traitements, et la stratégie thérapeutique
La prise en charge de l’asthme s’articule autour de l’utilisation de médicaments visant à soulager rapidement les symptômes et à contrôler la maladie sur le long terme, ainsi que l’élaboration d’un plan d’action personnalisé.
Il est important de mettre en place une stratégie de traitement adapté avec votre médecin traitant, ou/et avec votre pneumomlogue.
Cela est très important, car cela vous permet
- de disposer d’un traitement de fond adapté
- de connaitre la procédure à mettre en place dés l’aggravation de votre asthme (exacerbation)
- Augmentation des doses
- Utilisation d’un traitement inhalé complémentaire selon modalités à connaitre
- Quand consulter pour passer à un traitement supérieur
Il faut savoir qu’il existe actuellement plusieurs schémas thérapeutiques pour le traitement de fond :
- Soit un traitement continu
- soit un traitement à la demande, selon les symptômes
Le choix dépendant vraiment de chaque patient
Il existe différentes molécules qui vont être utilisées seules, ou en association, avec des dosages différents.
Vous trouverez les dernières recommandations très détaillées de la SPLF Société de Pneumologie de langue Française.
Médicaments de soulagement rapide des voies respiratoires :
Les médicaments de soulagement rapide, également connus sous le nom de bronchodilatateurs à courte durée d’action (BDCA), sont utilisés pour traiter les symptômes aigus de l’asthme et prévenir l’aggravation des symptômes lors d’activités susceptibles de déclencher une crise d’asthme.
Les BDCA les plus couramment utilisés incluent le salbutamol et la terbutaline. Ces médicaments agissent rapidement pour détendre les muscles des voies respiratoires, permettant ainsi une respiration plus aisée.
Médicaments de contrôle à long terme :
Les médicaments de contrôle à long terme sont destinés à maintenir un contrôle quotidien de l’asthme et à prévenir les symptômes et les exacerbations.
Ils incluent :
- Corticostéroïdes inhalés (CSI) : Ils sont la pierre angulaire du traitement de contrôle à long terme pour la plupart des personnes asthmatiques, en réduisant l’inflammation dans les voies respiratoires.
- Bêta-2 agonistes à longue durée d’action (BDLA) : Souvent prescrits en association avec les CSI, ils aident à maintenir les voies respiratoires ouvertes sur une période prolongée.
- Antagonistes des récepteurs des leucotriènes : Utilisés pour traiter les patients pour lesquels les CSI et les BDLA ne suffisent pas à contrôler l’asthme.
- Modificateurs de la réponse biologique (biothérapies) : Pour les patients ayant un asthme sévère qui ne répond pas aux traitements traditionnels. Ils ciblent des composants spécifiques du système immunitaire impliqués dans l’inflammation asthmatique.
Plan d’action pour l’asthme :
Un plan d’action pour l’asthme est un document personnalisé élaboré par le patient et son médecin, détaillant la gestion quotidienne de l’asthme, y compris les médicaments de contrôle et les actions à entreprendre en cas d’aggravation des symptômes.
Le plan inclut généralement :
- La liste des médicaments avec les dosages et les horaires d’administration.
- La reconnaissance des signes précurseurs d’une exacerbation et la manière de les gérer avec des médicaments de soulagement rapide.
- Des instructions spécifiques sur quand et comment ajuster les médicaments en réponse à l’évolution des symptômes.
- Des directives sur quand chercher une aide médicale d’urgence.
L’objectif est de donner aux patients les outils et les connaissances nécessaires pour gérer efficacement leur asthme, minimiser l’impact de la maladie sur leur vie quotidienne, et réduire le risque d’exacerbations graves.
Quels sont les conseils pour les personnes asthmatiques
Les conseils pour les personnes asthmatiques visent à contrôler efficacement la maladie, à réduire les risques d’exacerbation et à maintenir une qualité de vie optimale. Sur la base des documents consultés et des connaissances générales, voici des recommandations clés :
Gestion des déclencheurs :
- Identifier les déclencheurs :Il est essentiel pour les personnes asthmatiques d’identifier les facteurs environnementaux ou les allergènes qui aggravent leurs symptômes. Cela peut inclure la poussière, le pollen, la fumée de tabac, les poils d’animaux, certains aliments ou médicaments, et même les changements climatiques.
- Minimiser l’exposition : Une fois identifiés, prendre des mesures pour réduire l’exposition à ces déclencheurs, comme maintenir un environnement intérieur propre, utiliser des filtres à air, éviter de fumer ou de s’exposer à la fumée, et rester à l’intérieur lors de jours à forte pollution ou de forte concentration de pollen.
Importance de l’adhésion au traitement ou observance du traitement :
- Suivi rigoureux : L’efficacité du traitement de l’asthme repose sur l’adhésion stricte aux prescriptions médicales, que ce soit pour les médicaments de soulagement rapide ou les traitements de contrôle à long terme.
- Éducation thérapeutique : Comprendre le rôle de chaque médicament, comment et quand les utiliser, est crucial pour gérer efficacement la maladie.
- Suivi régulier : Des consultations régulières avec un professionnel de santé permettent d’ajuster le traitement si nécessaire et de s’assurer que l’asthme reste sous contrôle.

Conseils pour l’activité physique et la gestion du stress :
- Activité physique régulière : L’exercice est bénéfique pour les personnes asthmatiques, car il peut améliorer la fonction pulmonaire. Les activités doivent être adaptées au niveau de tolérance de chaque individu, et des précautions doivent être prises pour éviter l’asthme induit par l’exercice.
- Gestion du stress : Le stress et l’anxiété peuvent déclencher ou aggraver les symptômes de l’asthme. Des techniques de relaxation, la méditation, le yoga ou d’autres méthodes de réduction du stress peuvent être bénéfiques.
Prise en charge de l’asthme :
Avoir un plan d’action personnalisé, élaboré en collaboration avec un professionnel de santé, est fondamental. Ce plan détaille les mesures à prendre en cas d’aggravation des symptômes ou d’une crise d’asthme, incluant quand et comment utiliser les médicaments de secours, et à quel moment il est nécessaire de consulter un médecin ou de se rendre aux urgences.
En suivant ces conseils et en travaillant étroitement avec leur équipe de soins, les personnes asthmatiques peuvent gérer efficacement leur maladie, minimiser l’impact des symptômes sur leur vie quotidienne et maintenir une activité physique et sociale satisfaisante.
Impact de l’asthme sur la qualité de vie
L’asthme, en tant que maladie chronique, peut avoir un impact significatif sur la qualité de vie des personnes qui en souffrent, touchant à la fois leur quotidien et leur bien-être psychologique.
Effets sur le quotidien et les activités :
L’asthme peut limiter la capacité d’une personne à participer pleinement à des activités quotidiennes et récréatives. Les symptômes tels que la toux, les sifflements respiratoires, et la dyspnée peuvent rendre difficiles certaines activités physiques, le travail, et même les tâches ménagères. L’asthme sévère ou mal contrôlé peut entraîner une absence fréquente au travail ou à l’école, affectant ainsi la performance professionnelle et académique. De plus, la nécessité de gérer les déclencheurs environnementaux et d’adhérer à un régime thérapeutique peut être source de contraintes et de stress.
Impact psychologique et soutien émotionnel :
L’asthme peut également avoir un impact psychologique profond, augmentant le risque de conditions telles que l’anxiété et la dépression. La peur d’une crise d’asthme et l’inquiétude face à l’incapacité de respirer normalement peuvent être particulièrement stressantes, influençant l’état émotionnel et mental.
Le soutien émotionnel, qu’il vienne de la famille, des amis ou de professionnels de la santé mentale, est crucial pour aider les personnes asthmatiques à gérer ces aspects psychologiques. Les groupes de soutien, qu’ils soient en personne ou en ligne, peuvent également offrir un espace où partager des expériences et des stratégies de gestion avec d’autres personnes confrontées à des défis similaires.
Pour atténuer l’impact de l’asthme sur la qualité de vie, une gestion efficace de la maladie est essentielle. Cela comprend non seulement le contrôle des symptômes grâce à un traitement approprié mais aussi l’adoption de styles de vie sains, la réduction de l’exposition aux déclencheurs, et l’accès à un soutien psychologique adapté.
Une communication ouverte avec les professionnels de santé permet de personnaliser le plan de traitement et de soutien, afin de répondre aux besoins spécifiques de chaque individu, améliorant ainsi leur qualité de vie globale.
Prévention de l’asthme
La prévention de l’asthme et la réduction des risques associés à cette maladie reposent sur plusieurs stratégies clés, dont l’importance du suivi médical régulier est primordiale. Bien que les documents spécifiques n’aient pas fourni de détails approfondis sur ces aspects, voici une synthèse basée sur les connaissances générales :
Prévention de l’asthme :
La prévention primaire de l’asthme vise à réduire l’incidence de la maladie, notamment en minimisant l’exposition aux facteurs de risque environnementaux et professionnels avant l’apparition de la maladie.
Cela peut inclure :
- Éviter l’exposition à la fumée de tabac, à la fois in utero et après la naissance.
- Réduire l’exposition aux allergènes courants, comme les acariens, les moisissures, le pollen, et les poils d’animaux.
- Prévenir l’obésité par une alimentation équilibrée et une activité physique régulière.
- Limiter l’exposition aux polluants atmosphériques intérieurs et extérieurs.
Stratégies de réduction des risques :
Pour les personnes déjà diagnostiquées avec de l’asthme, la réduction des risques implique des stratégies pour contrôler la maladie et prévenir les exacerbations.
Cela peut comprendre :
- L’identification et l’éviction des déclencheurs spécifiques de l’asthme de chaque individu.
- L’adhésion à un plan de traitement médicamenteux personnalisé pour contrôler l’inflammation et prévenir les symptômes.
- La vaccination contre la grippe et le pneumocoque pour réduire le risque d’infections respiratoires qui peuvent aggraver l’asthme.
Importance du suivi médical régulier :
Le suivi médical régulier est essentiel pour une gestion efficace de l’asthme. Cela permet aux professionnels de santé de :
- Évaluer l’efficacité du plan de traitement actuel et de l’ajuster si nécessaire.
- Surveiller la fonction pulmonaire et l’état général de santé du patient.
- Fournir une éducation continue sur la gestion de l’asthme et l’utilisation appropriée des médicaments.
- Identifier les signes précoces d’une exacerbation de l’asthme pour intervenir rapidement.
En adoptant ces approches préventives et en s’engageant dans un suivi médical régulier, les personnes asthmatiques peuvent mieux gérer leur maladie, réduire la fréquence et la gravité des exacerbations, et maintenir une qualité de vie élevée.
Dernières recherches et avancées thérapeutiques
Les dernières recherches et avancées thérapeutiques dans le domaine de l’asthme se concentrent sur le développement de nouveaux traitements, l’exploration de thérapies innovantes, et l’adoption d’approches personnalisées pour optimiser la prise en charge des patients. Voici un aperçu basé sur les connaissances générales et les informations disponibles :
Nouveaux traitements et médicaments :
La recherche continue d’élargir l’arsenal thérapeutique contre l’asthme, avec l’introduction de nouveaux médicaments ciblant des mécanismes spécifiques de la maladie :
- Biologiques : Les traitements biologiques, tels que les anticorps monoclonaux, ciblent des cytokines ou des récepteurs spécifiques impliqués dans l’inflammation asthmatique. Des exemples incluent l’omalizumab (anti-IgE), le mepolizumab et le reslizumab (anti-IL-5), le benralizumab (anti-IL-5R), et le dupilumab (anti-IL-4R), chacun étant indiqué pour des formes spécifiques d’asthme sévère.
- Bronchodilatateurs et corticostéroïdes inhalés de nouvelle génération : L’amélioration des formulations et des dispositifs d’inhalation vise à augmenter l’efficacité et à réduire les effets secondaires des traitements standard.
Thérapies innovantes et approches de la médecine personnalisée :
- Thérapie génique et cellulaire : Bien qu’encore à un stade expérimental pour l’asthme, ces approches visent à corriger les anomalies génétiques sous-jacentes ou à moduler la réponse immunitaire de manière plus spécifique et durable.
- Médecine personnalisée : Grâce à une meilleure compréhension des phénotypes et des endotypes de l’asthme, les traitements peuvent être davantage personnalisés. L’objectif est d’adapter la thérapie à la biologie spécifique de chaque patient, améliorant ainsi l’efficacité du traitement tout en minimisant les effets indésirables. Ceci est facilité par l’utilisation de biomarqueurs pour guider la sélection et l’ajustement des traitements.
- Interventions non pharmacologiques : Les stratégies comprennent la thermoplastie bronchique pour les patients asthmatiques sévères non contrôlés par les traitements médicamenteux conventionnels, qui utilise la chaleur pour réduire la masse musculaire lisse dans les voies respiratoires et diminuer la sévérité des symptômes.
Ressources et soutien pour les personnes asthmatiques
Pour les personnes asthmatiques en France, il existe plusieurs ressources et soutiens pour aider à gérer la maladie, s’informer, et améliorer la qualité de vie.
Associations et groupes de soutien :
- La Fondation du Souffle est une organisation reconnue d’utilité publique qui lutte contre les maladies respiratoires. Elle se concentre sur la recherche, la prévention, l’aide sociale, et organise des événements pour sensibiliser et collecter des fonds. https://www.lesouffle.org/
- Asthme & Allergies offre une plateforme riche en informations et conseils pratiques pour les personnes asthmatiques et allergiques. Le site propose des ressources telles que des vidéos de professionnels de santé, des guides éducatifs, et organise des tchats en direct pour répondre aux questions des patients.
- La FFAAIR rassemble 51 associations régionales ou locales de malades respiratoires, offrant un réseau national de soutien. Elle propose des services, des outils, et des contenus pour aider à démarrer des activités associatives et soutenir les malades respiratoires et leurs proches. https://asthme-allergies.org/
Outils et applications pour le suivi de l’asthme :
Les applications peuvent offrir des fonctionnalités comme le suivi des symptômes, la gestion des médicaments, la consultation de la qualité de l’air local, et des conseils pour gérer les déclencheurs environnementaux. Il est conseillé de consulter un professionnel de santé pour obtenir des recommandations sur les outils numériques adaptés à votre situation.




Leave a Comment