Introduction
L’apnée du sommeil, est une affection très fréquente surtout à partir d’un certain âge. Souvent méconnue elle à à l’origine d’une symptomatologie qui altère la qualité de vie (du patient et de son entourage), mais surtout elle constitue un facteur de risque important sur le plan cardiovasculaire. Elle est l’une des causes du ronflement, souvent signe qui permet le diagnostic !
Actuellement le traitement repose essentiellement sur des appareils à porter la nuit pendant le sommeil et qui vont éviter l’apnée. Bien que d’autres traitements aient montrés leur efficacité comme les ortèses (appareil mandibulaire) les traitements sont souvent mal acceptés. Depuis longtemps il existe des recherches sur pour trouver un médicament efficace, aujourd’hui une étude scientifique sérieuse pourrait faire espérer une solution thérapeutique pour les Apnées obstructives, les plus fréquentes.
Dans cet article, je vous propose de refaire un point général sur l’apnée du sommeil, et de vous donner tous les détails à propos de cette étude et du nouveau traitement, à ce stade encore expérimental.
Apnée du sommeil : définition et types
L’apnée du sommeil est un trouble caractérisé par des interruptions répétées de la respiration pendant le sommeil. On distingue principalement deux types pour les apnées du sommeil : l’apnée obstructive du sommeil et l’apnée centrale du sommeil, ainsi que l’hypopnée, une forme atténuée de l’apnée.
Apnée Obstructive du Sommeil
L’apnée obstructive du sommeil (AOS et en anglais OSA obstructive sleep apnoea) est causée par un blocage physique du pharynx, la partie de la gorge située derrière la bouche et le nez. L’obstruction empêche le passage de l’air, entraînant ce que l’on appelle une apnée. Cette forme d’apnée est souvent associée à une somnolence diurne et une fatigue.
Apnée Centrale du Sommeil
À l’opposé, l’apnée centrale du sommeil (ACS) n’implique pas d’obstacle physique à la respiration. Elle survient lorsque le cerveau ne communique pas correctement avec les muscles contrôlant la respiration. Ainsi, il n’y a pas d’effort pour respirer durant les périodes d’apnée.
Les apnées hypopnées
Les apnées hypopnées se caractérisent par une réduction de l’amplitude des respirations, plutôt que par leur arrêt complet. Bien que moins extreme que les apnées complètes, les épisodes d’hypopnée diminuent la qualité du sommeil et peuvent avoir des conséquences sur la santé à long terme.
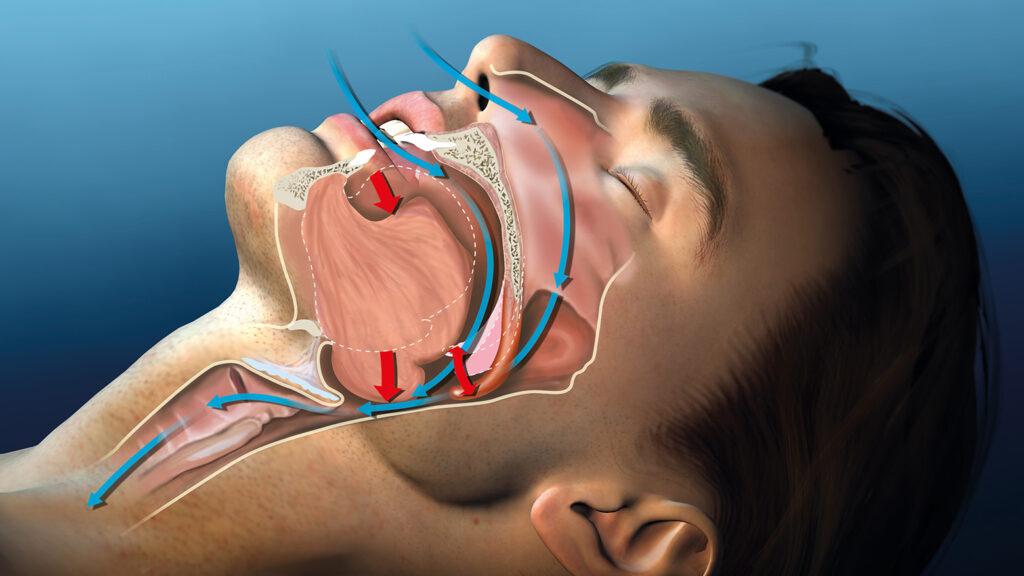
Apnée du sommeil : symptômes et signes cliniques
Le traitement de l’apnée du sommeil nécessite une reconnaissance précise de ses symptômes et signes cliniques. Ces manifestations permettent d’orienter vers le diagnostic adéquat et d’initier une prise en charge thérapeutique efficace.
Ronflement et interruptions respiratoires
Le ronflement est souvent le signe le plus apparent du trouble du sommeil. Il s’accompagne typiquement d’interruptions respiratoires, notées par les pauses durant le sommeil. Ces interruptions, ou apnées, peuvent durer plusieurs secondes et se répéter de nombreuses fois au cours de la nuit, induisant parfois des réveils sursaut.
Somnolence diurne excessive
La somnolence diurne excessive se traduit par un besoin impérieux de dormir ou des épisodes de sommeil soudains pendant la journée, ce qui est anormal en comparaison à une somnolence habituelle. La fatigue persistante peut affecter significativement la qualité de vie du patient en réduisant sa capacité de concentration et sa performance au quotidien.
Problèmes cognitifs et d’humeur
Des problèmes cognitifs tels que des difficultés de concentration, des troubles de la mémoire ou une réactivité amoindrie, peuvent être le reflet d’un sommeil non réparateur. L’irritabilité, des changements d’humeur et des épisodes dépressifs peuvent également survenir, impactant l’état psychologique du patient. Des maux de tête matinaux sont fréquemment rapportés, contribuant à l’inconfort au réveil.

Facteurs de risque et éléments déclencheurs
Les apnées du sommeil peuvent être influencées par divers facteurs de risque et éléments déclencheurs. Identifier ces facteurs est essentiel pour la prise en charge et le traitement adapté de cette pathologie.
Surpoids et obésité
Le surpoids et l’obésité sont des facteurs prédominants dans l’apparition de l’apnée du sommeil. L’excès de poids, spécialement la présence de tissu adipeux autour de la gorge, peut réduire les voies respiratoires et favoriser l’obstruction. Une étude démontre que plus de 30% des personnes avec un IMC supérieur à 27 kg/m² souffriraient d’apnées du sommeil, y compris chez les adolescents.
Consommation d’alcool et tabagisme
La consommation d’alcool et le tabagisme sont connus pour aggraver les risques d’apnée du sommeil. L’alcool a un effet relaxant sur les muscles de la gorge, ce qui peut entraîner un collapsus des voies aériennes supérieures pendant le sommeil. Le tabagisme, quant à lui, peut provoquer une inflammation et une rétention de fluides dans les voies aériennes, réduisant ainsi leur diamètre et augmentant la probabilité de blocage.
Antécédents familiaux et génétique
Les antécédents familiaux jouent un rôle non négligeable dans le risque de développer une apnée du sommeil. Les prédispositions génétiques peuvent influer sur la structure des voies respiratoires et sur la régulation de la respiration pendant le sommeil. Il est conseillé aux personnes ayant des proches atteints d’apnée du sommeil de se faire dépister, particulièrement si d’autres facteurs de risque sont présents en particulier les maladies cardiovasculaires

Diagnostic du syndrome d’apnée du sommeil
Le diagnostic de l’apnée du sommeil repose sur une évaluation clinique minutieuse et des tests spécialisés tels que la polysomnographie, afin de mesurer l’Indice d’Apnée-Hypopnée (IAH) et confirmer la présence du trouble.
Polysomnographie
La polysomnographie est un enregistrement complet du sommeil effectué en laboratoire. Un technicien surveille plusieurs paramètres physiologiques pendant que le patient dort, tels que l’activité cérébrale, les mouvements oculaires, la fréquence cardiaque et la respiration. Cet examen est considéré comme la norme de référence par l’American Academy of Sleep Medicine pour le diagnostic des troubles du sommeil. Cet examen peut être réalisé lors d’une hospitailisation d’une nuit, ou en ambulaoire à domicile. Le patient dort avec un enregistreur qui analyse plusieurs paramêtres du sommeil et également le bruit des ronflements.
Evaluation clinique
L’évaluation clinique débute par un interrogatoire sur les symptômes du patient et ses antécédents médicaux. Le médecin enregistrera également les facteurs de risque potentiels et procédera à un examen physique. C’est une étape cruciale avant toute indication d’une polysomnographie, permettant de cibler les patients qui nécessitent des investigations complémentaires.
Mesure de l’Indice d’Apnée-Hypopnée (IAH)
L’Indice d’Apnée-Hypopnée (IAH) quantifie le nombre de pauses respiratoires (apnées) et de réductions respiratoires (hypopnées) par heure de sommeil. Un IAH supérieur à cinq associé à des symptômes comme la somnolence diurne peut indiquer la présence d’un syndrome d’apnées du sommeil. La mesure de l’IAH se fait habituellement lors de la polysomnographie.

Apnée du sommeil traitement
Les personnes atteintes d’apnée du sommeil disposent de diverses options de traitement non-chirurgical visant à améliorer leur qualité du sommeil et à réduire les symptômes associés. Ces méthodes se concentrent sur la ventilation, la modification du style de vie et l’utilisation d’appareils spéciaux pour maintenir les voies respiratoires ouvertes pendant le sommeil.
Traitement par Pression Positive Continue (PPC)
La Pression Positive Continue (PPC) ou en anglais : CPAP (Continuous Positive Airway Pressure) est un traitement de première ligne pour l’apnée du sommeil, où un appareil appelé CPAP transmet de l’air sous pression à travers un masque posé sur le nez ou la bouche pendant le sommeil. Cette pression maintient les voies respiratoires ouvertes, prévenant ainsi les interruptions respiratoires nocturnes. Les études indiquent que l’utilisation correcte d’un dispositif CPAP peut considérablement améliorer la qualité du sommeil et réduire le risque de complications liées à l’apnée du sommeil.
- Mécanisme d’action : le traitement par PPC utilise une machine pour fournir un flux d’air constant dans les voies respiratoires pendant le sommeil, empêchant leur effondrement.
- Avantages :
- Réduit significativement les épisodes d’apnée
- réduit très efficacement les ronflements
- Améliore la qualité du sommeil et réduit la somnolence diurne
- Diminue les risques pour la santé associés à l’OSA
- Les appareils sont pris en charge par la sécurité sociale, une entreprise spécialisée assure la mise en place, le suivi et la maintenance. Le patient doit utiliser au moins 4heures par nuit la machine pour être pris en charge gratuitement.
- Les machines PPC enregistrent votre sommeil, et par envoi des données permet de suivre l’efficacité du traitement.
- Inconvénients :
- Nécessite une période d’adaptation
- Peut être inconfortable ou bruyant (bien que ces appareils soient très silencieux si bien placés)
- Nécessite une utilisation régulière pour être efficace
- Possibles irritations cutanées ou sécheresse nasale
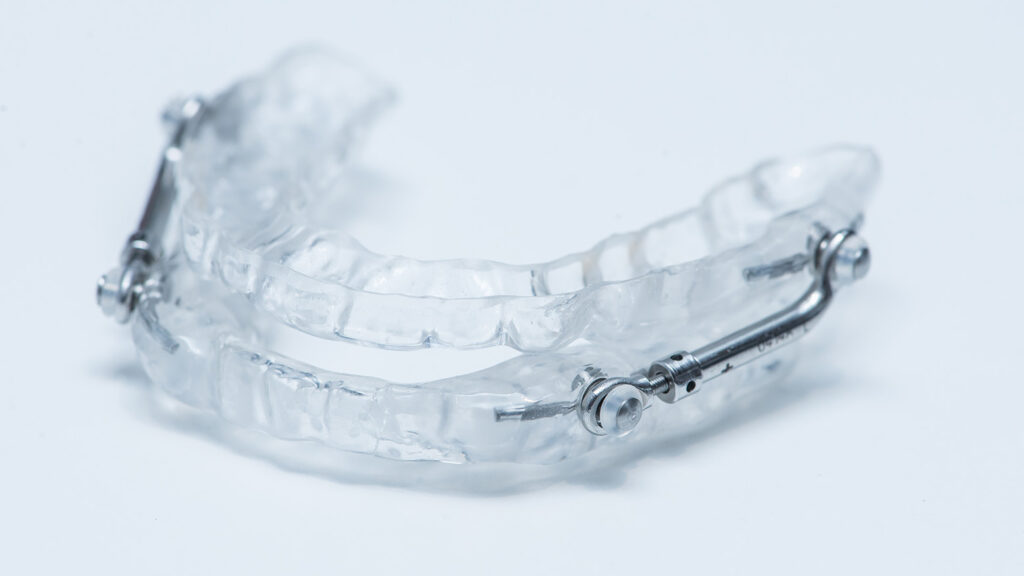
Ortèse d’avancée mandibulaire
Les dispositifs mandibulaires sont des appareils dentaires conçus pour avancer la mâchoire inférieure (mandibule) et la langue, permettant ainsi de dégager les voies aériennes supérieures. Ces dispositifs peuvent être une alternative ou un complément à la PPC, surtout pour les patients présentant une forme légère à modérée d’apnée du sommeil. Ils sont souvent ajustables et doivent être personnalisés par un spécialiste dentaire pour garantir efficacité et confort.
- Mécanisme d’action : Dispositif buccal qui avance la mâchoire inférieure pour maintenir les voies respiratoires ouvertes.
- Avantages :
- Plus confortable et discret que la CPAP pour certains patients
- Efficace dans les cas d’apnée légère à modérée
- Facile à utiliser et portable
- Inconvénients :
- Moins efficace pour l’apnée sévère. Dans tous les cas il est souhaitable d’effectuer un contrôle avec l’ortèse en place pour vérifier l’efficacité.
- Peut causer des douleurs à la mâchoire ou des problèmes dentaires
- Impose d’avoir une bouche en bon état et stable (pas pendant des travaux dentaires importants, types implants…)
- Nécessite un ajustement personnalisé par un spécialiste
Changements de style de vie
Les changements de style de vie jouent un rôle crucial dans le traitement de l’apnée du sommeil, surtout lorsqu’il s’agit de facteurs de risque comme l’excès de poids. Il est recommandé aux patients d’adopter une alimentation saine et de s’engager dans un programme régulier d’exercice pour faciliter la perte de poids. Il est également important de limiter la consommation de somnifères et d’alcool, qui peuvent aggraver l’apnée du sommeil. La gestion d’autres maladies, tels que l’hypothyroïdie ou le reflux gastro-œsophagien, avec des médicaments adaptés peut également contribuer à réduire les symptômes.
Traitements chirurgicaux
Les traitements chirurgicaux de l’apnée du sommeil sont généralement envisagés après l’échec des autres interventions médicales et sont adaptés à des anomalies anatomiques spécifiques ou obstructions des voies respiratoires supérieures. Ils ne sont plus que très rarement indiqués.
Uvulopalatopharyngoplastie (UPPP)
Il s’agit d’une intervention chirurgicale visant à enlever le tissu excédentaire de la gorge pour élargir les voies aériennes. Cette méthode peut réduire les épisodes d’apnée en enlevant la luette, les amygdales et une partie du voile du palais, ce qui favorise le passage de l’air.
Avancée Maxillo-Mandibulaire
Cette technique chirurgicale consiste à avancer la mandibule et la mâchoire supérieure (maxillaire) pour augmenter l’espace derrière la langue et réduire l’obstruction des voies aériennes. L’opération implique de réaliser une ostéotomie, une coupe dans les os de la mâchoire inférieure et parfois de la mâchoire supérieure, pour traiter l’apnée du sommeil.
Traitement des problèmes nasaux
Les problèmes nasaux qui contribuent à l’apnée du sommeil peuvent être corrigés par chirurgie. Cela peut inclure la correction de la déviation de la cloison nasale ou la réduction des cornets pour améliorer la respiration nasale. Ces interventions peuvent constituer des ressources complémentaires, visant à rétablir une respiration normale pendant le sommeil.

L’espoir d’un nouveau médicament
Pourquoi rechercher un traitement médicamenteux ?
Si les traitements actuels sont plutôt efficaces, ils sont assez mal tolérés, et en conséquence les patients ne sont pas bien corrigés. L’idée d’un traitement n’est pas nouveau, mais pour une affection dont l’origine est avant tout physiologique, due aux modifications anatomiques, ce n’est pas si évident
L’étude « The Combination of Aroxybutynin and Atomoxetine in the Treatment of Obstructive Sleep Apnea (MARIPOSA) » évalue l’efficacité et la sécurité d’une combinaison de médicaments, l’aroxybutynin et l’atomoxetine, pour le traitement de l’apnée obstructive du sommeil (OSA). Cette étude contrôlée, randomisée en double aveugle, a inclus des adultes avec une OSA légère à sévère. Les résultats montrent une amélioration significative de l’OSA avec cette combinaison médicamenteuse. Les effets secondaires les plus courants étaient la sécheresse de la bouche, l’insomnie et l’hésitation urinaire. Cette étude suggère que cette combinaison médicamenteuse pourrait être une option de traitement efficace pour certains patients atteints d’OSA, offrant une alternative aux traitements existants comme le CPAP, souvent mal tolérés.
Étude récente sur l’aroxybutynine et l’atomoxétine
Cette étude explore une approche novatrice dans le traitement de l’apnée du sommeil. Cette recherche se concentre sur l’utilisation combinée de l’aroxybutynine, un anticholinergique, et de l’atomoxétine, pour traiter l’apnée obstructive du sommeil.
L’aroxybutynine
L’aroxybutynine est un médicament anticholinergique utilisé principalement pour traiter les troubles urinaires tels que l’incontinence urinaire et l’hyperactivité de la vessie. Il agit en relâchant les muscles de la vessie, réduisant ainsi les contractions involontaires et augmentant la capacité de stockage urinaire. Ce médicament aide à diminuer la fréquence des mictions, l’urgence urinaire, et les fuites. Bien que son utilisation principale concerne les problèmes urinaires. Du fait de son action sur les muscles lisses l’aroxybutynine apporte une efficacité dans l’apnée du sommeil
L’atomoxétine
L’atomoxétine est un médicament principalement utilisé pour traiter le Trouble du Déficit de l’Attention avec ou sans Hyperactivité (TDAH). Contrairement aux autres traitements courants du TDAH qui sont souvent stimulants, l’atomoxétine fonctionne comme un inhibiteur sélectif de la recapture de la noradrénaline, un neurotransmetteur. Elle aide à augmenter l’attention et à diminuer l’impulsivité et l’hyperactivité chez les personnes atteintes de TDAH. Ce médicament est pris oralement et peut être prescrit pour les enfants, adolescents et adultes.
Quelle est l’action recherchée dans l’apnée du sommeil ?
Dans le traitement de l’apnée du sommeil, l’action recherchée avec l’atomoxétine est liée à son effet sur la neurotransmission noradrénergique. Ce mécanisme pourrait influencer la régulation des voies respiratoires pendant le sommeil, en augmentant le tonus musculaire ou en améliorant la fonction respiratoire. L’utilisation de l’atomoxétine dans ce contexte est innovante, car elle s’éloigne des traitements traditionnels comme la CPAP ou les dispositifs mécaniques.
Résultats et implications
L’étude a montré une réduction significative de l’Indice d’Apnée-Hypopnée (IAH). Les bras du traitement combinant 2.5/75 mg et 5/75 mg d’aroxybutynine et d’atomoxétine ont réduit l’IAH de 47.1% et 42.9% respectivement, comparés au placebo. L’atomoxétine seule a également montré une réduction de l’IAH de 38.8% par rapport au placebo. Ces résultats suggèrent une amélioration cliniquement significative dans le traitement de l’apnée obstructive du sommeil avec ces combinaisons médicamenteuses.
Indice d’Apnée-Hypopnée (IAH) et sévérité
- Normal : IAH inférieur à 5 épisodes par heure
- Légère : IAH de 5 à 14 épisodes par heure
- Modérée : IAH de 15 à 29 épisodes par heure
- Sévère : IAH de 30 épisodes par heure ou plus
Dans l’étude mentionnée, une réduction de l’IAH de 47.1% ou 42.9% signifie une baisse significative du nombre moyen d’épisodes d’apnée et d’hypopnée par heure, indiquant une amélioration notable de l’apnée du sommeil chez les patients traités.
Effets secondaires et indésirables
Les effets secondaires les plus courants observés dans l’étude sur la combinaison de l’aroxybutynine et de l’atomoxétine pour le traitement de l’apnée obstructive du sommeil étaient la sécheresse de la bouche, l’insomnie et l’hésitation urinaire. Ces effets secondaires étaient cohérents avec le profil d’effets connus des médicaments pris individuellement. La plupart des événements étaient classés comme étant de nature légère.
Limites de l’étude
Les limites de l’étude incluent sa taille d’échantillon relativement petite (209 patients) et sa durée limitée. Ces facteurs pourraient affecter la généralisabilité des résultats. De plus, l’étude se concentre principalement sur les effets à court terme, ce qui nécessite des recherches supplémentaires pour évaluer l’efficacité et la sécurité à long terme de cette combinaison de médicaments. Ces éléments sont importants à considérer pour une compréhension complète de l’impact potentiel de ce traitement sur l’apnée du sommeil.
L’étude ne compare pas directement l’efficacité de la combinaison de l’aroxybutynine et de l’atomoxétine avec d’autres traitements existants pour l’apnée du sommeil, tels que la CPAP ou les dispositifs oraux. Elle se concentre sur l’évaluation de l’efficacité de cette combinaison spécifique de médicaments en comparaison avec un placebo. Des recherches futures pourraient être nécessaires pour comparer directement cette approche avec d’autres traitements standard de l’apnée du sommeil.
Perspectives
Les résultats de l’étude indiquent que cette combinaison de médicaments réduit efficacement les symptômes de l’apnée du sommeil, avec un profil de sécurité acceptable. Ces découvertes offrent un nouvel espoir pour les patients qui cherchent des alternatives aux traitements conventionnels comme la CPAP. Un essai de phase 3 est en cours.

Conclusion
En attendant l’arrivée d’un nouveau traitement médicamenteux, il faut revenir aux méthodes classiques qui si elles peuvent être contraignantes, ont montrées leur efficacité.
Les troubles liés à l’apnée du sommeil représentent un enjeu majeur de santé publique due à leur impact sur la qualité du sommeil et la santé globale des individus. Le traitement doit être adapté à la gravité du trouble ainsi qu’aux besoins spécifiques du patient. La ventilation nocturne en pression positive continue (PPC) est reconnue comme un traitement de choix, améliorant significativement la respiration nocturne.
Références
- Schweitzer, M. D., et al. (2023). The Combination of Aroxybutynin and Atomoxetine in the Treatment of Obstructive Sleep Apnea. [American Journal of Respiratory and Critical Care Medicine].
- [Himanshu Wickramasinghe, MD, MBBS; Chief Editor: Zab Mosenifar, MD, FACP, FCCP]. (December 05, 2023). The Prospect of a Medication to Treat OSA Is Getting Closer. [Medscape].
- Wickramasinghe, H., & Mosenifar, Z. (2020). Obstructive Sleep Apnea (OSA): Practice Essentials, Background, Pathophysiology. Medscape. Disponible sur : https://emedicine.medscape.com/article/295807-overview




Leave a Comment